Au weh!
SCHMERZEN
Au weh!
Schmerzen sind zwar unangenehm, aber für den Erhalt des Lebens sehr praktisch. Denn sie teilen dem Körper mit, dass es ein Problem gibt. Die Stärke der Schmerzen helfen dem Körper zudem einzuschätzen, wie ernst das Problem ist.
Medizinisch wird der Schmerz als ein unangenehmes Sinnes- und Gefühlserlebnis definiert, verknüpft mit einer Gewebeschädigung, die erfolgen könnte oder die bereits passierte. Der Schmerz hindert uns daran, den entsprechenden Körperteil zu bewegen. Oder er führt dazu, dass der entsprechende Körperteil sehr rasch von der Schmerzquelle entfernt wird. Der Schmerz hat also eine wichtige Warnfunktion. Fast überall im Körper befinden sich Nervenfasern, die durch Rezeptoren Reize wie Temperatur, Druck, Verletzung oder Dehnung wahrnehmen und ans Gehirn weiterleiten. Reaktionen, die rasch erfolgen müssen, wie etwa den Finger von der Flamme zurückziehen, werden aber direkt vom Rückenmark ausgelöst.
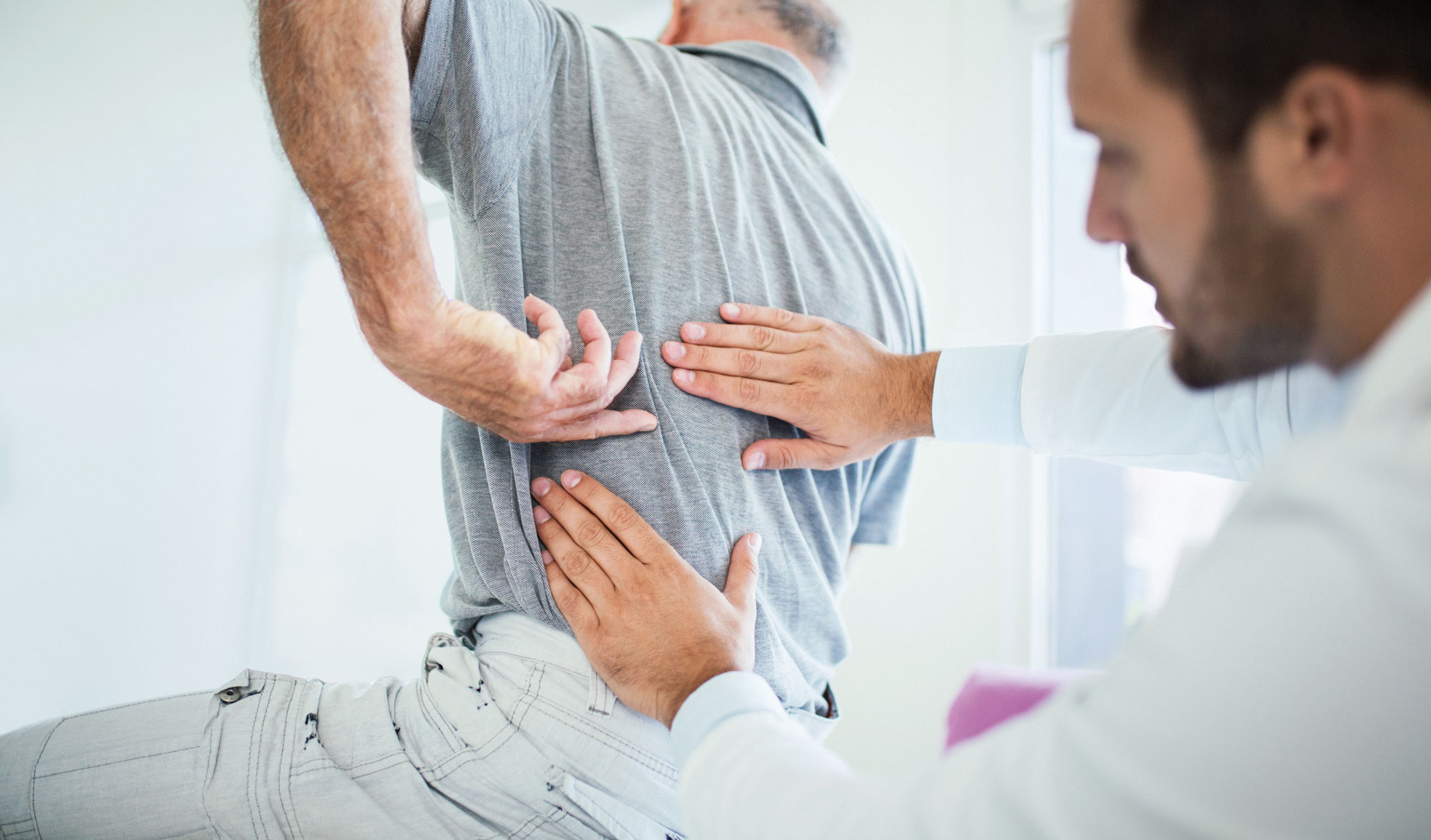
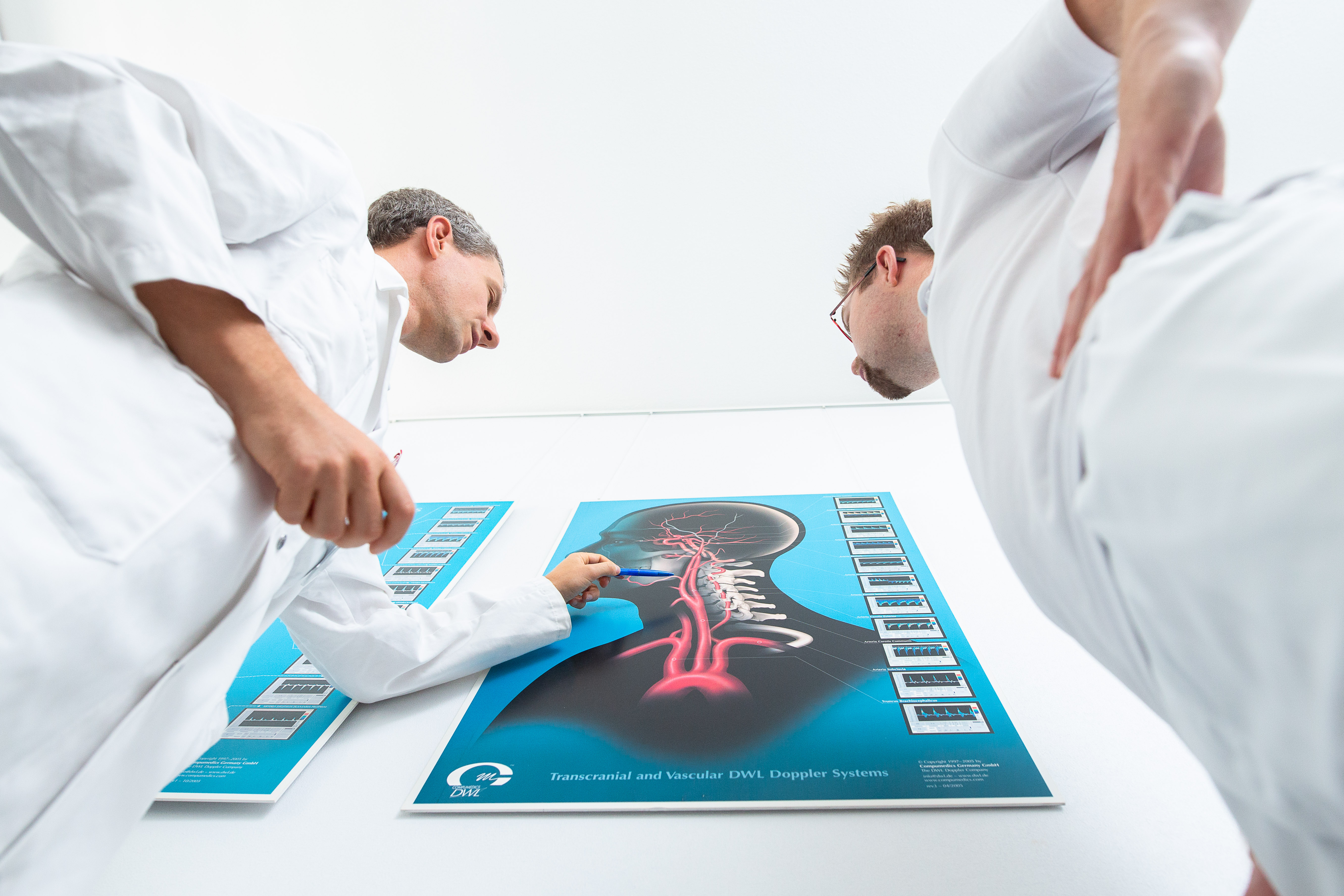
Apropos Rückenmark. Wenn der Chefarzt Innere Medizin des Spitals Dornach, Dr. med. Armin Droll, gefragt wird, mit welchen Schmerzen die meisten Notfallpatienten ins Spital kommen, dann ist seine Antwort klar: «Rückenschmerzen». Ein plötzlich auftretender Schmerz im Rücken, ein sogenannter Hexenschuss, kann so heftig sein, dass Patienten überzeugt sind, einen Bandscheibenvorfall zu haben. «Bei Rückenschmerzen ist es darum enorm wichtig, die Ursache sorgfältig abzuklären und nicht in jedem Fall gleich zu röntgen», so Armin Droll. Obwohl Patienten es nicht selten einforderten. «Wir achten aber auf klare Hinweise, sogenannte Red Flags, bevor spezifische Untersuchungen verordnet werden. Die meisten Rückenschmerzen verschwinden glücklicherweise von alleine wieder», so der Chefarzt.
Mit Rückenschmerzen auf dem Notfall
Im anderen Fall hatte ein 62-jähriger Patient aus dem Nichts auftretende, massive Rückenschmerzen, die ihn zu einem Aufsuchen der Notfallstation bewogen. Er hatte in den letzten drei Monaten zehn Kilogramm Körpergewicht verloren, ausserdem waren seine Laborwerte auffällig und er hatte Klopfschmerzen auf dem 12. Brustwirbel. Eine Computertomographie zeigte einen Nierentumor mit Ablegern in der Wirbelsäule, die einen Bruch des Wirbels auslösten. Der Patient wurde sofort in die Wirbelsäulenchirurgie des Kantonsspitals Olten verlegt, wo anderntags eine Operation erfolgte und der Wirbel stabilisiert werden konnte. Danach wurde die Krebsbehandlung in Angriff genommen.
Eine 40-jährige Patientin kam mit plötzlich auftretenden heftigen Rückenschmerzen auf die Notfallstation des Spitals Dornach. Sie war wegen der Rückenschmerzen bereits vor einigen Wochen beim Hausarzt gewesen, der ihr Medikamente gab und Physiotherapie verordnete. Da die Patientin nun aber neu auch Kribbelgefühle in den Beinen spürte, wurde eine Bildgebung mittels Magnetresonanztomographie verordnet. Es zeigte sich, dass aufgrund eines Bandscheibenvorfalls ein Nerv im Rückenmark eingeklemmt war. Dank des Eingriffs des Anästhesisten konnte durch Kortison, das direkt am Nerv selbst gespritzt wurde, der Nerv entspannt werden und die Patientin war nach einigen Tagen Physiotherapie bereits wieder arbeitsfähig.
Was ist ein Hexenschuss?
In der Fachsprache wird ein Hexenschuss als Lumbago bezeichnet. Darunter versteht man einen plötzlichen, sehr heftig auftretenden Schmerz, oft im unteren Rückenbereich. Wegen der heftigen Schmerzen hat der Patient das Gefühl, einen Bandscheibenvorfall zu haben. Meistens handelt es sich jedoch um eine Blockierung eines Gelenks im Bereich der Lendenwirbelsäule oder um eine Muskel-Verspannung.

«Die meisten Patientinnen und Patienten kommen wegen Rückenschmerzen in den Notfall des Spitals Dornach», so Dr. med. Armin Droll, Chefarzt Innere Medizin.
Weitere Beiträge
Lieber unschlank als krank
Der menschliche Körper hat die Grundveranlagung, dass er nicht am Hungertod sterben will. Deshalb, so die Grundregel, funktioniert keine Diät, die mehr als ein Kilo Gewichtsverlust pro Woche verspricht.
Schlank werden dank Operation?
Es gibt Menschen, bei denen jede Diät versagt, die aus verschiedensten Gründen krankhaft übergewichtig, sogenannt adipös sind. In solchen Fällen ist der chirurgische Eingriff zusammen mit einer Änderung der Ernährungsgewohnheiten oft das letzte Mittel. Mit hohen Erfolgsquoten.
Der «Pieks» bleibt den Diabetikern vorerst erhalten
Blutzuckermessung via Kontaktlinse: Die Hoffnung vieler Diabetiker auf diese «pieksfreie» Variante zur Glukosekontrolle hat einen Rückschlag erlitten: Die Forschung und Entwicklung einer smarten Augenlinse ist jetzt eingestellt worden.
5 Tipps für einen gesunden Rücken

Prävention
Gezielt vorbeugen statt heilen
Rückenschmerzen müssen nicht sein. Mit Bewegung lassen sich Schmerzen oftmals vermeiden.

Der Weg zu mehr Gesundheit führt über die Treppe. Fitness beginnt mit kleinen Dingen, die man regelmässig tut.
5 Tipps für einen gesunden Rücken
- Gehen Sie zu Fuss, fahren Sie Velo und nehmen Sie die Treppe statt den Lift. Bewegung hilft, den Rücken flexibel und fit zu halten.
- Wenn Sie eine sitzende Tätigkeit haben: Achten Sie darauf, regelmässig die Sitzposition zu wechseln oder arbeiten Sie an einem Stehpult.
- Chatten Sie mit beiden Händen am Smartphone. Das hilft, einseitige Belastungen zu vermeiden.
- Heben Sie Lasten mit geradem Rücken hoch und gehen Sie dazu in die Hocke.
- Wenn Sie gezieltes Rückentraining machen, denken Sie daran, dass auch die Beweglichkeit des Rückens gefördert werden muss. Kraft alleine hilft nur beschränkt, Rückenbeschwerden vorzubeugen.
Weitere Beiträge
Lieber unschlank als krank
Der menschliche Körper hat die Grundveranlagung, dass er nicht am Hungertod sterben will. Deshalb, so die Grundregel, funktioniert keine Diät, die mehr als ein Kilo Gewichtsverlust pro Woche verspricht.
Fünf Regeln, die das Leben verlängern
Mit gerade mal fünf Punkten verlängern wir unser Leben: Verzicht auf Rauchen, gesunde Ernährung, Bewegung, gesundes Körpergewicht sowie mässiger Alkoholkonsum.
«Je genauer die Diagnose, desto wirkungsvoller die Therapie»

3 Fragen an die Neurologin
«Je genauer die Diagnose, desto wirkungsvoller die Therapie»
Susanna Frigerio, was ist die Aufgabe der Neurologie bei einer Demenzbehandlung?
In der Demenzdiagnostik und -behandlung klären wir ab, ob die von den Patientinnen und Patienten geäusserten Beschwerden Ausdruck einer neurologischen Grunderkrankung sein können, die neben einer möglichen Demenz auch andere Symptome zeigen kann. Je genauer man die Demenzerkrankung im engeren Sinn erfassen und mögliche behandelbare Ursachen eingrenzen kann, desto gezielter kann eine medikamentöse und nicht medikamentöse Therapie erfolgen.
Demenz lässt sich nicht heilen, aber behandeln. Kommen Patienten denn auch früh genug?
Manchmal erfolgt die Abklärung in der Memory Clinic tatsächlich eher spät, nämlich erst dann, wenn die Symptome bereits stark ausgeprägt sind. Dank der Vernetzung verschiedener Fachgebiete in der Memory Clinic haben wir die Möglichkeit, die fortschreitende Krankheit in mehrerlei Hinsicht zu erfassen, zu stabilisieren und auch die Angehörigen zu unterstützen. Belastende Symptome wie beispielsweise starke Stimmungsschwankungen, Angst oder Orientierungslosigkeit werden zum Beispiel Gegenstand der Therapie. Für diese therapeutischen Massnahmen ist es enorm wichtig, dass man interdisziplinär denkt und alle Instanzen, Fachgebiete und externe Beteiligte in den therapeutischen Prozess miteinbezieht.
Im Kantonsspital Olten werden demente Patienten in einer sogenannten Memory Clinic abgeklärt und therapiert. Was steht hinter diesem Konzept?
In der Memory Clinic findet eine interdisziplinäre Zusammenarbeit statt. Vertreten sind die drei medizinischen Fachgebiete Neurologie, Alters-medizin (Geriatrie) und Psychiatrie, die in enger Zusammenarbeit mit der Neuropsychologie die Sprechstunde der Memory Clinic anbieten. Ein wichtiges Therapieziel ist, dass wir ganzheitlich behandeln und das gesamte Umfeld der dementen Patientinnen und Patienten miteinbeziehen – also auch deren Angehörige. Oft verweise ich bei hilflosen Angehörigen auf ein Zitat von Arno Geiger, der in seinem Buch über seinen dementen Vater eine Möglichkeit darlegt, dementen Menschen zu begegnen.

Dr. med. Susanna Frigerio ist Leitende Ärztin Neurologie am Kantonsspital Olten
Weitere Beiträge
Alzheimer: eine drohende Epidemie
Was ist Alzheimer? In diesem Video erfahren Sie mehr über die Krankheit und deren Verlauf.
«Je genauer die Diagnose, desto wirkungsvoller die Therapie»
Die Neurologin Susanna Frigerio erzählt mehr über die Demenzbehandlung an der Memory Clinic am Kantonsspital Olten.
Reaktion oder Reflex?
Hast du dich schon einmal gefragt, weshalb du den Finger sofort zurückziehst, wenn du ihn versehentlich über eine Kerze hältst? Für diesen Reflex muss dein Gehirn nicht einmal denken.
Wie Hammerschläge
Kopfschmerzen
Wie Hammerschläge
Es pocht, es sticht, es schmerzt. Am Hinterkopf, an den Schläfen oder über den ganzen Kopf verteilt. Kopfweh. Fast jede und jeder hatte es schon einmal. In den allermeisten Fällen verschwindet Kopfweh von alleine wieder, in schweren Fällen aber lohnt sich eine Abklärung.
Eines gleich vorneweg: Ein Hirntumor oder ein Hirnschlag machen fast nie Kopfschmerzen. Kopfweh ist dennoch einer der häufigsten Gründe, weshalb Patientinnen und Patienten eine Ärztin oder einen Arzt aufsuchen. Oft aus Angst, eine schwere Erkrankung zu haben. In den allermeisten Fällen verschwindet das Kopfweh jedoch von selbst, hatte eine banale Ursache wie zum Beispiel Nackenverspannung oder Stress.
Aber auch an sich harmloses, heftiges und immer wiederkehrendes Kopfweh kann sehr belastend sein, schränkt die Lebensqualität der Betroffenen stark ein und führt zu Arbeitsausfällen. Kopfweh wird in der Medizin ernst genommen, auch wenn man starke Kopfweherkrankungen wie etwa Migräne nach wie vor nicht heilen, in der Regel aber oft lindern kann. Die Internationale Kopfwehgesellschaft hat rund 250 verschiedene Arten von Kopfweh klassifiziert – vom einfachen Spannungskopfweh, welches unter anderem, wie es der Name sagt, mit muskulärer Verspannung oder allgemeiner Anspannung zu tun hat, bis zum Clusterkopfweh, das anfallartig auftritt und so heftig sein kann, dass Betroffene für kurze Zeit beinahe handlungsunfähig werden.
Warum gibt es überhaupt Kopfweh? Für gewisse Kopfschmerzen, insbesondere Migräne, spielt die persönliche Veranlagung eine Rolle, es gibt jedoch zahlreiche weitere Faktoren, welche die Entstehung von Kopfweh fördern:
- Stress
- Zu wenig Schlaf, Schlafstörungen
- Unregelmässige Ernährung
- Alkohol und Rauchen
- Schlechte Körperhaltung
- Verspannungen
- Hormonschwankungen
- Wetter
- Infekte wie Grippe, Erkältung, Nasennebenhöhlenentzündung o. a.
Grundsätzlich wird zwischen primärem und sekundärem Kopfschmerz unterschieden. Der primäre Kopfschmerz entsteht nicht als Folge von gesundheitlichen Problemen. Er ist der häufigste Kopfschmerz (80 – 90 %) und hat mit Veranlagung zu tun. Zum Beispiel die Migräne oder der Spannungskopfschmerz gelten als primärer Kopfschmerz. Der sekundäre Kopfschmerz wird durch eine Erkrankung ausgelöst, die harmlos sein kann wie etwa eine Erkältung, aber auch schwerwiegend wie zum Beispiel eine Hirnblutung. Die meisten Kopfwehpatienten, die eine ärztliche Beratung oder den Notfall eines Spitals aufsuchen, haben primäre Kopfschmerzen, aber vielfach Sorgen, dass es sich um eine schwere Erkrankung handeln könnte.
Ärztinnen und Ärzte achten auf bestimmte Symptome, die für sie Warnsignale sind:
- Das Kopfweh tritt von einer Sekunde auf die andere auf und ist sehr heftig (wie ein Hammerschlag).
- Das Kopfweh wird von neurologischen Ausfällen begleitet wie Lähmungen oder Sehstörungen (ausser die Patienten haben bereits Migräne mit Aura, siehe unten).
- Fieber (kann aber auch auf einen harmlosen Infekt hinweisen).
- Kopfweh, welches jeden Tag stärker wird.
- Kopfweh, begleitet von epileptischen Anfällen oder Verwirrtheit.
- Kopfweh, welches länger als sieben Tage lang ununterbrochen anhält.
Tritt eines oder mehrere dieser Symptome auf, so ist eine medizinische Abklärung angezeigt.
Vorbeugend hilft gegen Kopfweh, regelmässig und vor allem genügend zu schlafen, regelmässig und nicht übermässig zu essen, genügend zu trinken und – sehr wichtig – Bewegung. Am besten draussen an der frischen Luft. 30 – 40 Minuten leichter Ausdauersport dreimal die Woche ist auf die Dauer oft wirkungsvoller als Schmerztabletten.
Volkskrankheit Migräne
Man geht davon aus, dass in der Schweiz rund eine Million Migränepatienten leben, zwei Drittel davon sind Frauen. Migräne äussert sich durch einen anfallartigen, hämmernden und meist halbseitigen Schmerz am Kopf, der sich bei Bewegung verstärkt. Patienten leiden zudem unter Übelkeit, Lärm- und Lichtempfindlichkeit. Rund 20 Prozent der Migränepatienten haben eine sogenannte Aura. Das heisst, vor den üblichen Migränesymptomen kommen vorübergehende neurologische Ausfälle wie Sehstörungen, Kribbeln, Taubheitsgefühle in den Armen oder im Gesicht, seltener Sprachstörung oder Schwindel hinzu. Bei erstmaligem Auftreten einer Migräneattacke mit Aura ist eine medizinische Abklärung angezeigt, um andere Kopfschmerzursachen auszuschliessen.
Weitere Beiträge
Minimalinvasive Hochpräzisionschirurgie
Mit dem Titel wäre eigentlich alles gesagt. Tönt vielleicht etwas kompliziert? Dabei ist alles viel einfacher. Also für den Patienten, weil der Eingriff schonender ist. Und auch für den Chirurgen, weil er äusserst präzis arbeiten kann.
Fünf Regeln, die das Leben verlängern
Mit gerade mal fünf Punkten verlängern wir unser Leben: Verzicht auf Rauchen, gesunde Ernährung, Bewegung, gesundes Körpergewicht sowie mässiger Alkoholkonsum.
Ohne Last ins Leben
Übergewicht bei Kindern liesse sich mit einfachsten Methoden bekämpfen. Liesse. Denn zentral dabei ist oft die Vorbildrolle der Eltern – und die Tatsache, dass sich Kinder immer weniger bewegen.
Alzheimer verstehen

Alzheimer
Alzheimer verstehen
Was ist Alzheimer? In diesem Video erfahren Sie in nur 3 Minuten mehr über die unheilbare Krankheit und deren Verlauf.
Weitere Beiträge
Genetik der Alzheimer-Krankheit
Ist Alzheimer erblich bedingt? Welche Rolle die Genetik spielt und ob Sie sich auf sogenannte Alzheimer-Gene testen lassen sollten, erfahren Sie im letzten Video dieser Reihe.
«Attacken kann man lindern»
Die Neurologin erklärt, wann ein Arztbesuch wegen Kopfweh nötig ist. Wenn man den Schmerz vielleicht auch nicht heilen kann, dann zumindest lindern.
Das Wunder von Grenchen
Isabel Schild war erst 19, als sie einen schweren Hirnschlag erlitt. Trotz gegenteiliger Prognose kämpfte sie sich zurück ins Leben.
Das Wunder von Grenchen

Leben nach dem Hirnschlag
Das Wunder von Grenchen
Isabel Schild war erst 19, als sie einen schweren Hirnschlag erlitt. Trotz gegenteiliger Prognose kämpfte sie sich zurück ins Leben.
Ich weiss noch, dass ich die Katze gestreichelt habe. Dann sagte mir meine Mutter, ich solle das Fenster schliessen. Plötzlich lag ich am Boden. Ich hatte keine Ahnung, was mit mir los war. Ich weiss aber noch, wie ich dauernd sagte: «Es geht mir gut. Es geht mir gut. Immer und immer wieder.» Isabel Schild war damals 18 Jahre alt, in der Elitemannschaft des Swim Team Biel Bienne, im letzten Jahr in der Sportlerklasse der Kantonsschule Solothurn, als sie am 9. Juli 2009 einen schweren Hirnschlag erlitt. Sie blieb bei Bewusstsein, konnte jedoch ihren Namen nicht mehr sagen.
Der Hirnschlag – auch Schlaganfall oder Stroke genannt – ist in industrialisierten Ländern die dritthäufigste Todesursache und häufigste Ursache für bleibende Behinderungen im Erwachsenenalter. Bis zu 16 000 Personen erleiden in der Schweiz
jährlich einen Hirnschlag.
Dann kam die Ambulanz. Zuerst wurde sie ins Bürgerspital Solothurn gefahren, nach Tests und der klaren Diagnose Hirnschlag, Stroke, folgte die Verlegung nach Bern. Alles dauerte viel zu lange. Heute gilt die Maxime, dass bei Hirnschlag die Behandlung in der ersten Stunde erfolgen muss, um Spätschäden zu verhindern. Bei Isabel Schild waren es mehrere Stunden. Viel zu spät. Die Diagnose der Ärzte war niederschmetternd: Isabel Schild werde, falls sie überhaupt überlebe, nie mehr sprechen und nie mehr gehen können. Der Seelsorger wurde bereits organisiert. Der Vater wies ihn zurück. Es sei noch nicht soweit.
Beim Hirnschlag zählt jede Minute. In den meisten Fällen verstopft ein Blutgerinnsel (Thrombus) ein Hirngefäss und das betroffene Hirnareal erhält nicht mehr genügend Sauerstoff. Je schneller die Blutversorgung wiederhergestellt werden kann mit medikamentöser Behandlung oder einem operativen Eingriff, desto weniger Nervenzellen sterben ab.
Das Blutgerinnsel, das bei Isabel Schild eine Hirnarterie verstopfte, wurde durch einen operativen Eingriff entfernt. Als sie aufwachte, wollte sie die Schläuche rausreissen, konnte aber nicht. Dass sie behindert war, merkte sie erst, als eine Pflegende sie fragte, warum sie keine Antwort gebe. «Da realisierte ich, dass ich nicht mehr reden konnte.» Ihr Sprach- und ihr Rechenzentrum im Hirn waren zerstört, abgestorben durch die Unterversorgung mit Sauerstoff. Ihre rechte Körperhälfte war komplett gelähmt, sie sah nur noch auf einem Auge. «Ich hatte keine Panik», sagt Isabel Schild rückblickend, «aber es war ein Scheissgefühl.» Die Ärztinnen und Ärzte blieben dabei, der Hirnschlag sei so schwer gewesen, dass sie sich auf ein Leben im Rollstuhl einstellen müsse, ohne je wieder sprechen zu können.
«Nach drei Wochen Aufenthalt im Spital spürte ich plötzlich, dass ich mein gelähmtes Bein bewegen konnte. Ich behielt es für mich.» Warum? «Ich weiss nicht. Vielleicht, weil ich das Gefühl hatte, aufgegeben worden zu sein?» Ihre Schwester bemerkte es zufällig. Und meldete es weiter. Von da an galt sie als medizinisches Wunder. Immer wieder kamen ganze Gruppen von Ärztinnen und Ärzten an ihr Bett und freuten sich über Isabel Schilds Fortschritte. «Ich glaubte immer daran, dass ich wieder einmal gehen kann», sagt Isabel Schild, denn schliesslich gab es im Elternhaus eine Treppe, und die musste sie doch selber hochgehen können. Das war ihr Antrieb.
Rehabilitation nach einem Hirnschlag beginnt unmittelbar nach dem Ereignis im Spital. Damit die Rehabilitation erfolgreich ist, braucht es den Willen, Ausdauer und
die Motivation der Patientin, mitzuarbeiten. Sie muss bereit sein, Neues zu lernen und sich ein neues Körpergefühl anzueignen.
Es folgten zwölf Wochen Logo-, Physio- und Ergotherapie in Bern. Sie musste wieder schlucken und sprechen lernen, lernte wieder gehen und sich bewegen, schulte ihre Feinmotorik. Sie nervte sich aber auch über die Langwierigkeit der Therapie. Sie hatte keine Geduld. Nach drei Monaten dann die Verlegung in ein Rehabilitationszentrum. «Dort war das Durchschnittsalter 80 Jahre und älter, um 18 Uhr steckten sie die Patienten ins Bett. Das war nichts für mich.» Nach fünf Tagen war sie wieder draussen. Startete halbstationär ein Rehabilitationsprogramm im Bürgerspital Solothurn mit intensiver Logo-, Physio- und Ergotherapie. Sie hatte Schmerzen. Es war langwierig, es war mühsam. Sie musste lernen, die eigene Ungeduld zu zügeln. Noch heute sind Therapieprogramme ein Teil ihres Alltags.
Nach einem Jahr Unterbruch wollte sie zurück an die Kantonsschule. Sie musste feststellen, dass der Abschluss mit einer Matur nicht mehr möglich war. Ihr Traum von einem rechtswissenschaftlichen Studium war geplatzt. Sie musste sich neu orientieren und startete 2011 ein Praktikum im kaufmännischen Bereich durch die Zusammenarbeit mit der Kaufmännischen Berufsschule, der IV-Stelle Solothurn und ihrem Therapeuten am Bürgerspital Solothurn. Anschliessend liess sie sich zur Büroassistentin ausbilden. Trotz ihrer Defizite beim Rechnen. Der Ausbildungsbetrieb glaubte an sie, gab ihr eine Chance und hatte Verständnis, dass gewisse Aufgaben nicht immer mit der Geschwindigkeit einer Gesunden erledigt wurden. 2016 machte Isabel Schild dann den ordentlichen kaufmännischen Abschluss.
Bei einem epileptischen Anfall entladen sich Nervenzellen im Gehirn. Das kann sich etwa durch ein leichtes Zucken des Auges äussern bis hin zu einem Krampf am ganzen Körper. Nicht alle Anfälle verlaufen gleich schwer. Der Epilepsieverlauf ist durch Medikamente gut zu beeinflussen.
Isabel Schilds Genesung ist jedoch nicht nur aufwärtsgegangen. Zurück ins Jahr 2010. Ein Jahr nach dem Hirnschlag kam die Epilepsie hinzu. Ausgelöst durch das Narbengewebe im Hirn. Über 100 Anfälle hatte sie seither. Nur die ersten waren heftig, heute sind es noch Gesicht und Arm, die bei einem Anfall leicht zittern. Den letzten Verdacht auf einen Anfall hatte sie im Hitzesommer 2018, als sie ihren Arm und ihr Bein nicht mehr richtig spürte. «Ich will aber nicht wegen jeder Kleinigkeit ins Spital rennen», sagt sie. Deshalb tauscht sie sich regelmässig telefonisch oder per Mail mit ihrem behandelnden Neurologen Dr. med. Robert Bühler vom Bürgerspital Solothurn aus. «Er sagt mir jeweils, wann ein Spitalbesuch angezeigt ist oder ob ich noch etwas zuwarten kann. Das gibt mir Vertrauen.»
Vertrauen hat Isabel Schild auch wieder in ihren Körper gewonnen. Brust-, Rückenlage und Kraul liegen bei der ehemaligen Leistungsschwimmerin wieder drin. Nur Delfin geht nicht mehr – es fehlt ihr die Kraft, beide Arme gleichzeitig aus dem Wasser zu bringen.
Man mag Isabel Schilds Geschichte kaum glauben, wenn sie in ihrer Wohnung in Grenchen so dasitzt, mit ihrer dreimonatigen Tochter im Arm. Eine stolze Mutter. «Mein Stieregrind hat eben auch seine guten Seiten», lacht sie. Ihre Familie habe sie immer unterstützt und ihr Mann übernehme dort, wo sie nicht kann. Nur wer ihre Geschichte kennt, merkt, dass sie beim Gehen leicht nachzieht, sieht, dass ihre Bewegungen mit dem rechten Arm ganz wenig ungelenk sind und dem fällt vielleicht auch die Medikamentenbox auf der Küchenablage auf. Sie schämt sich nicht. Aber Isabel Schild will einfach nicht krank sein.
Weitere Beiträge
Alzheimer: Wettrennen zur Heilung
Wie kann Alzheimer geheilt werden? Und was passiert überhaupt im Gehirn von Alzheimer-Erkrankten? Mehr dazu erklärt das dritte Video dieser Reihe.
Wie Hammerschläge
Kopfschmerzen können sich wie Hammerschläge anfühlen. Warum gibt es überhaupt Kopfweh? Und auf welche Warnsignale sollte man achten?
Unterbruch im Nervensystem
Sie wird auch als Krankheit mit den tausend Gesichtern bezeichnet, weil sie sehr unterschiedliche Symptome hervorrufen kann. Multiple Sklerose lässt sich nicht heilen. Aber häufig kann man dank Fortschritten bei den Medikamenten die Krankheit günstig beeinflussen.
Jede Minute zählt
Schlaganfall
Jede Minute zählt
Je rascher ein «Schlaganfall» beziehungsweise ein Hirnschlag behandelt werden kann, desto grösser sind die Chancen, dass der Betroffene keine schweren Langzeitschäden davonträgt.
«Wenn ein Hirnschlagpatient vor 20 Jahren ins Spital gekommen ist, legte man ihn ins Bett und gab lediglich etwas Aspirin als Blutverdünner, um eine weitere Verschlechterung zu verhindern», sagt Dr. med. Michael Schärer, Leitender Arzt Neurologie und Co-Leiter der Stroke Unit am Bürgerspital Solothurn. «Heute aber», so Michael Schärer weiter, «ist der Hirnschlag eine Erkrankung, bei der rasches und nahtlos ineinandergreifenes Handeln zahlreicher Fachgebiete gefordert ist.» «Time is brain» lautet ein Sprichwort im Zusammenhang mit dem Hirnschlag, «Zeit kostet Hirn».
Der Hirnschlag wird bei rund 85% der Patienten durch einen plötzlichen Verschluss eines hirnversorgenden Gefässes verursacht. Dadurch kommt es zu einer Minderdurchblutung einer Hirnregion. Je länger diese ohne Versorgung bleibt, desto mehr Hirnzellen sterben ab. Je rascher also bei einem Schlaganfall eine Behandlung erfolgt, desto höher ist die Chance, möglichst viel Hirngewebe und Hirnfunktion retten zu können. Deshalb gibt es an immer mehr Spitälern spezialisierte Teams, die als sogenannte Stroke Units oder Stroke Centers organisiert sind (siehe Kasten). «Untersuchungen zeigen, dass es in solchen Spitälern zu weniger Todesfällen und weniger Folgeschäden kommt», so Michael Schärer. Aber das Allerwichtigste bei einem Schlaganfall bleibt das rasche Erkennen.
Was ist ein Schlaganfall?
Es gibt viele Bezeichnungen für einen Schlaganfall: Streifung, Schlägli, Hirnschlag, Hirninfarkt oder Stroke. Ein Schlaganfall definiert sich dadurch, dass eine Hirnregion durch eine verstopfte Hirnarterie oder eine Hirnblutung plötzlich zu wenig Sauerstoff bekommt.
- Der Ischämische Schlaganfall macht rund 85 Prozent aller Schlaganfälle aus. Dabei verstopft ein Blutgerinnsel eine Hirnarterie.
- Eine Hirnblutung oder ein Hämorrhagischer Schlaganfall betrifft rund 15 Prozent. Dabei reisst entweder ein Blutgefäss im Gehirn und das austretende Blut drückt auf das Hirngewebe, oder es reisst ein Blutgefäss im Bereich der -Hirnhäute, wobei sich das Blut zwischen Hirnhäuten und Gehirn verteilt.
Behandlungsschritte bei einem Hirnschlag
1 Schlaganfall erkennen
Plötzliche Schwäche, Lähmung oder Gefühlsstörung auf einer Körper- oder Gesichtsseite.
Plötzliche Erblindung (meist auf einem Auge) oder Doppelbilder.
Plötzliche Sprechstörungen.
Plötzlicher, heftiger Schwindel oder Gleich-gewichtsstörung mit Gehunfähigkeit.
Plötzlicher und ungewöhnlich heftiger Kopfschmerz (Achtung – in der Regel macht der Hirnschlag keine Kopfschmerzen,
nur Hirnblutungen führen oft zu solchen).
2 Notfallbehandlung
- Sofortige Diagnose durch eine klinische Untersuchung, ein Computertomogramm (CT) der eine Magnetresonanztomographie (MRT) sowie engmaschige Überwachung.
- Bei der Thrombolyse-Therapie werden Medikamente mit einer Infusion über die Vene verabreicht oder über einen dünnen Katheter direkt am Ort des Blutgerinnsels. Dadurch wird das Blutgerinnsel aufgelöst. Eine Operation wird dann durchgeführt, wenn etwa bei einer Hirnblutung der Druck im Schädel reduziert werden muss, damit sich Hirnareale erholen und ihre Funktionen wiederhergestellt werden können.
3 Rehabilitation und Sekundärprävention
- Nach einem Schlaganfall ist das Risiko eines zweiten Anfalls hoch. Deshalb müssen je nach Ursache des Hirnschlags eine individuelle Einstellung der Medikamente vorgenommen und Verhaltensänderungen (wie etwa Rauchstopp) diskutiert werden mit dem Ziel, weitere Hirnschläge zu verhindern.
- Ebenso wichtig ist auch, dass die Patientin oder der Patient mit funktionellen Einschränkungen als Folge des Hirnschlags eine frühe Rehabilitation erhält.
Stroke Unit Bürgerspital Solothurn
Die Stroke Unit am Bürgerspital Solothurn ist spezialisiert auf die Behandlung von Patientinnen und Patienten mit Schlaganfällen. In interdisziplinärer Zusammenarbeit mit der Notfallstation, der Intensiv- und Überwachungsstation sowie den Spezialisten von Radiologie, Gefässchirurgie und Kardiologie werden Patienten mit einem Schlaganfall je nachdem konservativ mit Medikamenten oder mit intravenöser Thrombolyse behandelt. In schwerwiegenden Fällen, wenn etwa mit einem Katheter direkt eine grosse verstopfte Arterie wiedereröffnet werden muss, werden Patienten an die Universitätsklinik Inselspital Bern verlegt. Nach und während der Behandlung von Schlaganfällen wird eine Ursachenabklärung durchgeführt, um weitere Schlaganfälle zu verhindern. Parallel dazu wird, sofern erforderlich, eine rasche Rehabilitation durch Physio- und Ergotherapie sowie Logopädie eingeleitet. Die Stroke Unit in Solothurn gehört zu einem Netzwerk von 23 spezialisierten Kliniken in der Schweiz.
Weitere Beiträge
Das Wunder von Grenchen
Isabel Schild war erst 19, als sie einen schweren Hirnschlag erlitt. Trotz gegenteiliger Prognose kämpfte sie sich zurück ins Leben.
«Möchte so bleiben, wie ich jetzt bin»
Mit Multipler Sklerose kann man leben und mit etwas Glück auch ohne allzu grosse Einschränkungen alt werden. Dann gibt es aber auch schwere Verläufe, wie derjenige von Andrea Anja Sauter. Auch damit kann man leben – einfach ist es jedoch nicht.
7 Demenzsymptome
Woran erkennt man Demenz? Wir zeigen Ihnen 7 Symptome, die auf eine mögliche Erkrankung hinweisen.
Behandlung bei einem Schlaganfall

Schlaganfall
Behandlung bei einem Schlaganfall
Im Video erleidet Beat Küenzler einen Hirnschlag. Dank beherztem Handeln einer Passantin wird er rasch ins Spital gebracht und behandelt.
Weitere Beiträge
Das Wunder von Grenchen
Isabel Schild war erst 19, als sie einen schweren Hirnschlag erlitt. Trotz gegenteiliger Prognose kämpfte sie sich zurück ins Leben.
Kopfschmerzen? – Therapieempfehlung frisch überarbeitet
Die neue «Therapieempfehlung für primäre Kopfschmerzen» der Schweizerischen Kopfwehgesellschaft (SKG) ist soeben erschienen.
«Je genauer die Diagnose, desto wirkungsvoller die Therapie»
Die Neurologin Susanna Frigerio erzählt mehr über die Demenzbehandlung an der Memory Clinic am Kantonsspital Olten.
«Es braucht einen bestätigenden Kommunikationsstil»

3 Fragen an den Psychiater
«Es braucht einen bestätigenden Kommunikationsstil»
Stephan Michels, was ist das Wichtigste bei einer Demenzbehandlung?
Nach einer sorgfältigen Diagnostik ist es unsere Aufgabe, Perspektiven für die Behandlung und die weitere Betreuung zu entwickeln. Angehörige kommen oft mit der Erwartung, man könne bei einer Demenz kurz mal die Medikamente einstellen und gut ist es. In dieser Form funktioniert das leider nicht. Denn bei einer Demenzerkrankung ist es nebst einer angepassten Medikation genauso wichtig, dass die Lebens- und Betreuungs-situation angepasst wird.
Wie muss man sich eine stationäre Behandlung in der Alterspsychiatrie vorstellen?
Während zwei bis drei Wochen machen wir umfassende Abklärungen, behandeln die Symptomatik und haben das Ziel, den Patienten zu stabilisieren und auf den Austritt vorzubereiten. Oft ist eine Änderung der Betreuungssituation notwendig. Wenn Angehörige – oft ist es der ebenfalls betagte Ehepartner – einen Demenzkranken zu Hause betreuen, erleben wir nicht selten eine massive Überforderung. Man muss sich bewusst sein: Wenn der Ehepartner demenzkrank wird, so lebt man nicht mehr mit demselben Menschen zusammen, den man sein Leben lang gekannt hat.
Menschen mit fortgeschrittener Demenz sind oft juristisch nicht mehr zurechnungsfähig. Wie gehen Sie in der Therapie damit um?
Ein demenzkranker Mensch ist in seiner Realität verloren und in seiner Selbstbestimmung oft überfordert. Er benötigt Sicherheit und muss im Alltag an die Hand genommen werden. Das reduziert Stress, der bei einer Demenzerkrankung besonders schädlich ist. Dazu braucht es einen bestätigenden Kommunikationsstil, der nicht auf Defiziten, sondern auf den Ressourcen aufbaut. Das ist ein Grundsatz, den wir auch bei den Betreuungsteams in den Alters- und Pflegeheimen schulen und sehr gute Erfahrungen damit machen.

Dr. med. Stephan Michels ist Leitender Arzt im Behandlungszentrum für Alterspsychiatrie der Psychiatrischen Dienste
Weitere Beiträge
«Je genauer die Diagnose, desto wirkungsvoller die Therapie»
Die Neurologin Susanna Frigerio erzählt mehr über die Demenzbehandlung an der Memory Clinic am Kantonsspital Olten.
Alzheimer: Wettrennen zur Heilung
Wie kann Alzheimer geheilt werden? Und was passiert überhaupt im Gehirn von Alzheimer-Erkrankten? Mehr dazu erklärt das dritte Video dieser Reihe.
5 Tipps für einen gesunden Rücken
Rückenschmerzen müssen nicht sein. Mit Bewegung lassen sich Schmerzen oftmals vermeiden. Mit diesen 5 Tipps bleibt Ihr Rücken gesund.
«Wir brauchen neue Behandlungskonzepte»

Demenz
«Wir brauchen neue Behandlungskonzepte»
3 Fragen an Dr. med. Vesna Stojanovic, Chefärztin Akutgeriatrie soH am Kantonsspital Olten.
Wie begegnen Sie in der Geriatrie dem Thema Demenz?
Das durchschnittliche Alter unserer Patienten in der Geriatrie ist zwischen 87 und 88 Jahren. Mit dem Alter steigt das Risiko für eine Demenz. Zudem steigt das Risiko für komplexe, schwere Verläufe und Komplikationen der vorbestehenden chronischen Erkrankungen.
Geriatrische demente Patienten sind grundsätzlich gebrechlicher, sind empfindlicher auf Umgebungswechsel, haben häufig eine Tagnachtumkehr und mehr Medikamentennebenwirkungen als andere Patienten. Bei dementen, vor allem bei fortgeschritten dementen Patienten ist die Äusserung der Schmerzen anders und wird häufig nur durch Körpersprache und Mimik erkannt.
Demente Patienten sind ausserdem oft schlecht ernährt, verschlucken sich häufig und sind für verschiedene Keime und Infektionen empfindlicher als andere Patienten. Die Wundheilung ist durch die schlechte Ernährung verzögert. Das Sturzrisiko ist durch schlechte Mobilität und den Verlust von Muskelmasse und Muskelkraft hoch. Durch die Immobilität ist ausserdem das Risiko für einen Dekubitus (offene Wunde) sehr hoch. Durch kognitive Einschränkungen und fehlende Kooperation des dementen Patienten ist die Anamnese und Kommunikation erschwert, was den Überwachungsbedarf erhöht.
In der Geriatrie versuchen wir unsere dementen, fragilen Patienten individuell nach den eigenen Bedürfnissen und vorbestehenden eigenen Vorstellungen medizinisch und ethisch korrekt zu behandeln. Die Angehörigen sind immer von Anfang an involviert in unsere Entscheidungen, welche nach den besten medizinischen Kenntnissen und unter Berücksichtigung der Würde und den Wünschen der Patienten durchgeführt werden. Durch die vorhandene Kontinuität in der ärztlichen und pflegerischen Betreuung und dem fast täglichen Austausch mit den Angehörigen und Hausärzten sowie Spitex versuchen wir unsere Abklärungen und Behandlungen zu optimieren und individualisieren. Unsere Patienten werden schnell mobilisiert und in Einzel- und Gruppentherapie physiotherapeutisch begleitet. Ergänzend für die Förderung der Selbstständigkeit sind begleitpflegerische sowie ergotherapeutische Massnahmen und Therapien sowie eine angepasste Ernährung, welche durch die Ernährungsberatung durchgeführt wird. Durch kontinuierliche körperliche und kognitive Aktivierung werden die Mobilität und die Kognition gefördert. Ziel ist es, den Patienten nach Spitalaustritt die Rückkehr in die gewohnte Umgebung zu ermöglichen.
Zusammengefasst: Demente Patienten haben weniger Ressourcen als andere Patienten. Die Abklärung und Behandlung sowie die Betreuung ist aufwendiger, da die Kommunikation oft erschwert ist und medizinische Massnahmen meist nur vermindert befolgt werden. Trotzdem versuchen wir unsere Patienten nach den besten medizinischen und ethischen Richtlinien zu behandeln, um ihnen eine schnellstmögliche Rückkehr in die gewohnte Umgebung mit einer adäquaten Lebensqualität zu ermöglichen.
Was sind die wichtigsten Schritte, wenn Sie Patientinnen oder Patienten nach Hause entlassen, bei denen eine fortschreitende Demenz festgestellt wurde?
Die Entlassung nach Hause wird immer sehr genau mit den Patientinnen und Patienten, den Angehörigen, dem nachbehandelnden Arzt und meistens auch mit der Spitex geplant und organisiert.
Die Angehörigen werden für ein Austrittsgespräch eingeladen, an dem alle Medikamente, die medizinischen Massnahmen sowie die weitere Entwicklung der Demenz besprochen werden. Die Angehörigen werden über die mögliche Hilfe durch die Spitex, die Pro Senectute, die Demenzberatungsstelle sowie über mögliche Tagesstätten in der Umgebung informiert. Wir empfehlen eine provisorische Anmeldung in einem Altersheim mit spezialisierter Demenzabteilung.
Im Austrittsgespräch wird häufig auch die juristische Situation bei nicht urteilsfähigen, dementen Patienten angesprochen. Bei Bedarf oder auf Wunsch der Angehörigen wird ein neutraler Beistand bei der Kindes- und Erwachsenenschutzbehörde KESB beantragt. Bei Patienten mit fortgeschrittener Demenz werden auch die medizinischen Massnahmen bei einer erneuten Verschlechterung besprochen, wobei auch ethische Aspekte einfliessen, insbesondere bei Entscheidungen am Ende des Lebens. Die nachbehandelnden Hausärzte werden schriftlich und telefonisch über den aktuellen Zustand der Patienten und Therapien informiert, ebenso die Spitex. Wir bieten neben der hausärztlichen Betreuung auch ambulante Kontrollen und eine Nachbetreuung in unserer Memory Clinic an.
«Demente Menschen sind fragile Patientinnen und Patienten. Sie brauchen andere Behandlungskonzepte».
Wie kann sich ein Spital nach den Bedürfnissen demenzkranker Patientinnen und Patienten richten?
Wir haben leider trotz einer erhöhten Anzahl an Demenz erkrankter Menschen in der Schweiz noch nicht genügend spezifisch ausgebildete Ärzte und Pflegekräfte. Zudem sind die heutigen Spitäler nicht so gebaut, dass die schlecht mobilen dementen Patienten genug Platz, Ruhe und Intimsphäre haben. Die Abläufe im Spital sind standardisiert und nicht angepasst an die individuellen Bedürfnisse der dementen Patienten. Schlafstörungen, sowie Unruhezustände werden meistens mit Medikamenten behandelt.
Es gibt immer mehr Daten, dass die herkömmliche Behandlung nicht effektiv ist. Stattdessen versuchen wir über sogenannte Basic-Therapien wie etwa Einzelbetreuung, Aromatherapie und Musiktherapie, zeitliche und örtliche Orientierung im Zimmer, das Praktizieren von Ritualen, welche die Patienten von zu Hause her kennen Unruhezustände zu vermeiden, damit die Patienten schneller genesen.
Wir versuchen die medizinischen Therapien sowie die Abklärungen so zu planen, dass diese nicht zur Überforderung der Patienten führen. Wir optimieren die Schmerztherapie, die Mobilität und die Schlafqualität und meiden den Umzug von einem Zimmer in das andere. Zudem reduzieren wir die Medikamente auf das Nötigste, um Nebenwirkungen und Interaktionen zu vermeiden. Die Nebenwirkungen der Medikamente bei dementen Patienten werden häufig durch die erschwerte Kommunikation unterschätzt oder zu spät gesehen. Wir wünschen uns speziell geschützte Abteilungen oder Patientenzimmer, welche eine häusliche Umgebung imitieren und die Platz für mehr Aktivierungsmöglichkeiten bieten.
Weitere Beiträge
Demenz-Test
Sie machen sich Sorgen um jemanden, der Ihnen nahesteht? Oder um sich selbst? Dann dürfte Sie der Demenz-Test von memo-info.ch interessieren.
Alzheimer: eine Botschaft für neu diagnostizierte Patienten und ihre Familie
Die Diagnose Alzheimer überwältigt neu diagnostizierte Patienten und ihre Familie. Dieses Video zeigt Ihnen, wie Sie mit der schweren Last umgehen können.