Wenn die Vergangenheit wiederkommt

POSTTRAUMATISCHE BELASTUNGSSTÖRUNGEN UND GENDER
Wenn die Vergangenheit wiederkommt
Eine posttraumatische Belastungsstörung (PTBS) ist eine Reaktion auf ein traumatisches Ereignis. Am besten bekannt ist sie im Zusammenhang mit Kriegsopfern. Frauen sind anfälliger für posttraumatische Belastungsstörungen als Männer – doch heute weiss man, dass auch das Alter offenbar eine grosse Rolle spielt.
Die posttraumatische Belastungsstörung (PTBS) ist definiert als Reaktion auf ein Ereignis von aussergewöhnlicher Bedrohung oder katastrophalem Ausmass, das bei nahezu jedem tiefgreifende Verzweiflung auslösen würde. Darauf folgen immer wiederkehrende Erinnerungen oder ein Wiedererleben der Belastung durch verschiedene interne und externe Auslöser wie Alpträume oder Nachhallerinnerungen sowie Vermeidungsverhalten in Bezug auf Umstände, die dem Ereignis ähneln oder im Zusammenhang damit stehen. Zudem bestehen Erinnerungsschwierigkeiten in Bezug auf einzelne Aspekte des Ereignisses oder anhaltende Symptome einer erhöhten Sensitivität oder Erregung. Als Trauma (griechisch für «Wunde») gehören neben Gewalt-, Katastrophenerlebnissen oder Unfällen aber auch somatische Erkrankungen wie etwa Krebs bei sich oder nahen Angehörigen. Das Erleben der eigenen Hilflosigkeit und das Gefühl des Kontrollverlustes kann zu traumatischen Folgen bei den betroffenen Personen führen.
Häufigkeit von Erlebnissen und PTSB
Erlebnis
Vergewaltigung
Sexuelle Belästigung
Krieg
Drohungen mit Waffen
Körperliche Gewalt
Unfälle
Zeuge von Unfällen, Gewalt
Feuer-/Naturkatastrophen
Misshandlungen in der Kindheit
Vernachlässigungen in der Kindheit
Andere lebensbedrohliche Situationen
Andere Traumen
Irgendein Trauma
Häufigkeit Trauma
5,5
7,5
3,2
12,9
9
19,4
25
17,1
4
2,7
11,9
2,5
60
Häufigkeit PTSB
55,5
19,3
38,8
17,2
11,5
7,6
7
4,5
35,4
21,8
7,4
23,5
14,2
Männer reagieren anders als Frauen
Untersuchungen zeigen, dass posttraumatische Belastungsstörungen bei Frauen etwa doppelt so häufig auftreten wie bei Männern. Aber nicht nur das Geschlecht, sondern auch das Alter beeinflusst offenbar die Wahrscheinlichkeit, an einer posttraumatischen Belastungsstörung zu erkranken. Untersuchungen zeigten, dass PTBS bei Männern am häufigsten zwischen 41 und 45 Jahren diagnostiziert wird, bei Frauen liegt die kritische Phase zwischen 51 und 55 Jahren. Ausserdem scheint es, dass sexuelle Traumatisierungen möglicherweise stärkeres emotionales Leid hervorrufen als andere Traumata, wie etwa Naturkatastrophen. Dies allein kann die erhöhten PTBS-Raten von Frauen jedoch nicht erklären, denn auch bei gleicher Art von Traumatisierung waren die Konsequenzen für Frauen meistens gravierender. Es wird spekuliert, dass bei Frauen die hormonellen Umstellungen in der Menopause die Anfälligkeit für PTBS erhöht. Bei den Männern könnte der für die Lebensphase jenseits der 40 typische erhöhte private und berufliche Stress ein Grund sein. Womöglich wirken sich auch geschlechtsspezifische Rollenerwartungen aus. Laut Statistik erkranken Männer seltener als Frauen, obwohl ihnen häufiger traumatische Erlebnisse widerfahren. Dies zeigt eine Analyse von 290 Studien aus den Jahren 1980 bis 2005. Demnach sind Frauen häufiger Opfer von sexueller Gewalt, Männer sind öfter in Unfälle, Überfälle, Katastrophen oder Kriege involviert.
Selbsttest
Haben Sie in Ihrem Leben jemals eine Erfahrung gemacht, die so beängstigend, schrecklich oder erschütternd war, dass Sie im letzten Monat…
- …Alpträume davon hatten oder daran gedacht haben, auch wenn Sie es nicht wollten?
- …sich sehr bemüht haben, nicht daran zu denken oder sich grosse Mühe gegeben haben Situationen zu vermeiden, die Sie daran erinnerten?
- …ständig auf der Hut, wachsam oder leicht zu erschrecken waren?
- …sich wie abgestumpft gefühlt haben oder entfremdet von anderen Menschen, Aktivitäten oder Ihrer Umgebung?
Wenn drei oder alle vier Fragen mit Ja beantwortet werden, empfiehlt sich eine weitergehende Diagnostik. Dieser Selbsttest gibt jedoch keine zuverlässige Auskunft über posttraumatische Belastungsstörungen. Im Zweifelsfall empfiehlt sich immer das Gespräch mit einer Vertrauensärztin oder einem Vertrauensarzt.
Quelle: «Primary and Hospital Care» 2018;18(12):212–216
Männer zeigen eher Verhaltensprobleme
Als Folge von traumatischen Erlebnissen zeigen Männer eher Verhaltensprobleme, Aggression oder Drogenkonsum, bei Frauen treten häufiger Angststörungen oder Depressionen auf. Je grösser die Anzahl der durchlittenen Traumata desto schwieriger ist die Bewältigung. Gelingt es aber ein Trauma zu bewältigen und in die eigene Lebensgeschichte zu integrieren, kann so etwas wie seelische Reifung entstehen. Unter diesem Begriff versteht man Eigenschaften, die der oder die Betroffene nach Bewältigung zeigt. Dazu gehören:
- Mehr Mitgefühl und Empathie für andere, die ein Trauma oder einen Verlust erleben
- Vermehrte psychologische und emotionale Reife im Vergleich zu Gleichaltrigen
- Erhöhte Resilienz (Widerstandsfähigkeit) gegenüber Schicksalsschlägen
- Mehr Wertschätzung für das Leben im Vergleich zu Gleichaltrigen
- Vertieftes Verständnis für die eigenen Werte, Lebenszweck und Lebenssinn
- Mehr Wertschätzung persönlicher Beziehungen
Autorin
Dr. med. Michaela Harzke ist Leiterin des Diagnostik- & Krisenzentrums sowie der Notfall- & Krisenambulanz der Psychiatrische Dienste der Solothurner Spitäler AG.
Nützliche Links
Notfall- und Krisenambulanz (NoKiA) – Kontaktdaten für Psychiatrische Notfälle in den Solothurner Spitälern
promentesana.ch – Kostenlose psychosoziale und juristische Telefonberatung für psychisch kranke Menschen und deren Angehörige.
seelsorge.ch – Erfahrene Seelsorgerinnen und Seelsorger kümmern sich um Menschen in schwierigen Situationen und bieten ihnen Sinn stiftende Beratung.
angehoerige.ch – Adressen für Beratungen für Angehörige. Es können auch Angehörige beraten werden, deren erkranktes Familienmitglied (oder nahestehende Person) noch in keiner Behandlung ist.
reden-kann-retten.ch – Suizidprävention, wenn jemand Suizidgedanken hat oder jemanden kennt, der möglicherweise Suizidgedanken hat.
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
«Patientinnen müssen die Therapie verstehen»
Bei Brustkrebs gibt es immer mehrere Behandlungsmöglichkeiten. Deshalb ist das Verständnis für die Krankheit wichtig.
Gendermedizin,Gendergerechte Behandlung
Wenn die Vergangenheit wiederkommt
Eine posttraumatische Belastungsstörung (PTBS) ist eine Reaktion auf ein traumatisches Ereignis. Am besten bekannt ist sie im Zusammenhang mit Kriegsopfern. Frauen sind anfälliger für posttraumatische Belastungsstörungen als Männer – doch heute weiss man, dass auch das Alter offenbar eine grosse Rolle spielt.
Gendermedizin,Gendergerechte Behandlung
«Ich war selber überrascht»
Christian Darasz war 60 Jahre alt, als bei ihm Prostatakrebs diagnostiziert wurde. Anders als die meisten Männer versteckte er die Erkrankung nicht, sondern sprach offen darüber.
«Ich war selber überrascht»

PROSTATAKREBS – EIN TABUTHEMA UNTER MÄNNERN
«Ich war selber überrascht»
Christian Darasz war 60 Jahre alt, als bei ihm Prostatakrebs diagnostiziert wurde. Anders als die meisten Männer versteckte er die Erkrankung nicht, sondern sprach offen darüber.
«Beschwerden hatte ich keine. Aber einen erhöhten PSA-Wert, welcher einen Prostatakrebs anzeigen kann. Der erhöhte Wert wurde bei einer Routineuntersuchung beim Hausarzt festgestellt, aber man wollte noch zuwarten. Eine weitere Untersuchung hatte ich aber verschoben, da mein Aarerestaurant «Chrigus Aarebeizli» in Bannwil kurz vor der Saisoneröffnung stand. Da konnte ich unmöglich fehlen. Nach der Sommersaison dann der weitere Test und eine Biopsie mit der klaren Diagnose: Prostatakarzinom.
Ich dachte immer, wenn ich einmal eine solche Diagnose erhalte, dann sei das mein Todesurteil. Ende, Schluss. Es überraschte mich selbst, dass dem aber gar nicht so war. Es gibt ja viele Menschen, die Krebs haben und ihn auch besiegen können. Ich dachte, da bist du nicht der Einzige und auch du schaffst einen Weg hinaus. Dann redete ich. Mit meiner Frau, meinem Sohn, mit dem Spezialisten, dem Hausarzt, Angehörigen, Freunden. Ich setzte mich intensiv mit dem Thema auseinander.
Ich ging ohne Angst ins Spital. Zu Doktor Mundhenk, dem Spezialisten, der mich operierte, konnte ich ein enges Vertrauensverhältnis aufbauen. Er klärte mich transparent, ehrlich und umfassend über den Eingriff auf. Der Spitalaufenthalt selbst war sogar unterhaltsam. Als Beizer kenne ich natürlich so einige Menschen, viele von ihnen habe ich im Spital wieder angetroffen. Ich schob also Rollstühle, war in der Caféteria, auf einen Schwatz im Gang, draussen im Park – kurz, ich war permanent unterwegs. Genau das, was mir gut tat. Ich bin nicht der Typ, der den ganzen Tag im Bett liegen kann.
Eine Folge der Operation war die Inkontinenz. Als Beizer kannst du dir sowas natürlich nicht leisten. Vier Wochen nach dem Eingriff begann ich mit dem Beckenbodentraining. Bereits nach dem vierten Termin riet mir die Physiotherapeutin, ich solle meine Binden nun mal weglassen. Psychologisch sei es wichtig, das Vertrauen in den Körper wiederaufzubauen. Und siehe da: Es ging. Das war eine grosse Erleichterung. Ein grösseres Tabuthema für die meisten Männer ist natürlich die Impotenz, die nach einem solchen Eingriff auftreten kann. Heute gibt es aber viele Hilfsmittel und auch Therapien dagegen.
Wenns mich heute irgendwo zwickt oder mich etwas schmerzt, ist der Krebs plötzlich wieder da. In Gedanken. Ansonsten denke ich nicht mehr daran. Ich will mir mein Leben nicht kaputt machen. Das Reden half mir sehr. Und manchem anderen vielleicht auch. Ich staunte, wie viele Männer auch schon einen solchen Eingriff hinter sich haben und bislang kaum je mit anderen darüber reden konnten.»
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
Millimetergenauer Eingriff
Auch bei Prostatakrebs gibt es selten nur einen Weg in der Therapie. Deshalb nimmt das Vorgespräch mit dem Patienten eine wichtige Rolle ein, sagt der behandelnde Arzt Dr. med. Jens Mundhenk.
Gendermedizin,Gendergerechte Behandlung
Anders und doch gleich
Männer werden anders krank als Frauen und Frauen anders gesund als Männer. In vielen Bereichen der Medizin bestehen grosse Unterschiede zwischen den Geschlechtern.
Gendermedizin,Gendergerechte Behandlung
«Patientinnen müssen die Therapie verstehen»
Bei Brustkrebs gibt es immer mehrere Behandlungsmöglichkeiten. Deshalb ist das Verständnis für die Krankheit wichtig.
Frauen zeigen häufig andere Symptome

GENDERGERECHTE NOTFALLMEDIZIN
Frauen zeigen häufig andere Symptome
Unser Geschlecht hat einen grossen Einfluss auf die Symptome, durch die sich Krankheiten zeigen. Gender in der Notfallmedizin sollte deshalb mehr Beachtung finden.
In der Notfallmedizin entscheiden manchmal wenige Minuten darüber, wie sich der weitere Krankheitsverlauf entwickelt. Deshalb muss eine Notfallmedizinerin, ein Notfallmediziner gut in der Diagnostik sein und rasch erfassen können, was hinter Bauchschmerzen, dem Kribbeln im Arm, Kopfweh oder dem Schwindel stecken könnte.
Nicht ganz einfach, wenn man bedenkt, dass bei derselben Erkrankung Männer und Frauen unterschiedliche Symptome zeigen. So haben Frauen etwa bei einem Herzinfarkt oft ganz andere Beschwerden als Männer. Dasselbe bei einem Schlaganfall, bei dem Frauen immer wieder Symptome wie Gliederschmerzen, Schluckbeschwerden oder Kurzatmigkeit zeigen können – die bei Männern seltener oder gar nicht auftreten.
Hingegen wird zum Beispiel die «Frauenkrankheit» Osteoporose, die Knochenbrüchigkeit, bei Männern zu wenig erkannt, weil sie viel seltener auftritt. «Die Medizin, die wir lernen, lernen wir aus Lehrbüchern, die vor allem auf Studien basieren, die fast ausschliesslich an Männern durchgeführt wurden», sagt Gregor Lindner, Chefarzt des Notfallzentrums des Bürgerspitals Solo thurn. Das heisst, bei vielen Erkrankungen gebe es schlicht zu wenig Daten, welche Symptome Frauen zeigen würden. «Wir brauchen in diesem Bereich unbedingt mehr Forschung», so Gregor Lindner.
Warum Männer häufig schwerer an Covid-19 erkranken
Weltweit treten rund 60 Prozent der Corona-Todesfälle bei Männern auf. Man weiss, dass sie grundsätzlich eine höhere Anfälligkeit für Infektionen haben können, so erkranken Männer etwa häufiger an Hepatitis A oder Tuberkulose als Frauen. Frauen haben genetisch bedingt ein besseres Immunsystem und sprechen ausserdem besser auf Impfungen an als Männer. Man führt das stärkere Immunsystem der Frauen darauf zurück, dass es im Falle einer Schwangerschaft auch das ungeborene Kind schützen muss. Frauen haben im Gegensatz zu Männern aber ein höheres Risiko einer Autoimmunerkrankung.
Viele Ärztinnen arbeiten im Notfall
Unterschiedliche Symptome zeigen, sei aber nur der eine Aspekt der Genderfrage. «Der andere», so der Chefarzt des Notfallzentrums, sei, «dass Ärztinnen ihre Patienten anders behandeln als Ärzte». So würden Ärztinnen oft mehr Zeit bei ihren Patientinnen und Patienten verbringen und mehr mit ihnen reden. «Aus Untersuchungen wissen wir, dass diese Patienten nicht nur eine höhere Zufriedenheit ausweisen, sondern auch eine geringere Sterblichkeit und eine tiefere Rehospitalisationsrate – sprich kein zweites Mal wegen derselben Erkrankung ins Spital kommen müssen.» Übrigens arbeiten in den meisten Notfallzentren etwa gleich viele Ärzte wie Ärztinnen – der Grund dafür liegt vermutlich in der guten Umsetzbarkeit von Teilzeitpensen.
Chronische Erkrankungen bei Männern und Frauen
Erkrankung
Arthrose und rheumatische Arthritis
Heuschnupfen, Allergien
Depression
Asthma
Osteoporose
Krebs
Chronische Bronchitis
Herzinfarkt
Schlaganfall
Frauen %
18,6
25,7
7,9
5,6
5,4
1,5
2,6
0,3
0,4
Männer %
10,2
22,2
5,3
4,6
0,8
1,8
2,1
0,7
0,4
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
Frauen zeigen häufig andere Symptome
Unser Geschlecht hat einen grossen Einfluss auf die Symptome, durch die sich Krankheiten zeigen. Gender in der Notfallmedizin sollte deshalb mehr Beachtung finden.
Gendermedizin,Gendergerechte Behandlung
«Ich war selber überrascht»
Christian Darasz war 60 Jahre alt, als bei ihm Prostatakrebs diagnostiziert wurde. Anders als die meisten Männer versteckte er die Erkrankung nicht, sondern sprach offen darüber.
Gendermedizin,Gendergerechte Behandlung
Anders und doch gleich
Männer werden anders krank als Frauen und Frauen anders gesund als Männer. In vielen Bereichen der Medizin bestehen grosse Unterschiede zwischen den Geschlechtern.
Anders und doch gleich
GENDERMEDIZIN
Anders und doch gleich
Männer werden anders krank als Frauen und Frauen anders gesund als Männer. In vielen Bereichen der Medizin bestehen grosse Unterschiede zwischen den Geschlechtern.
Männer habens schwer. Gerade in der Erkältungszeit müssen sie nebst einer Erkältung sich auch noch hämische Sprüche über Männerschnupfen anhören. Obwohl es tatsächlich Männer gibt, die bei leichten Erkältungen am liebsten eine intensivmedizinische Betreuung verlangen, soll das nicht darüber hinwegtäuschen, dass alleine schon Grippeerkrankungen bei Männern oft schwerer verlaufen als bei Frauen. An Covid-19 erkranken Frauen zwar auch immer wieder schwer, Männer jedoch etwas mehr. Die exakten Gründe sind noch unbekannt, man geht jedoch davon aus, dass Frauen ein stärkeres Immunsystem haben als Männer. Dieses starke Immunsystem kann bei Frauen wiederum mit fehlgeleiteter Immunantwort einhergehen und zu Autoimmunerkrankungen führen – Krankheiten, die sich gegen verschiedene Organe im Körper richten.
Gendermedizin
Eine Medizin, die Männern und Frauen gerecht wird, berücksichtigt die geschlechterspezifischen Unterschiede. Lange Zeit war der Mann der medizinische Prototyp – als Patient, Arzt und Forscher.
Das hat sich geändert.
Intensive Forschung im Bereich Gender
In vielen Bereichen der Medizin gibt es grosse Unterschiede zwischen Mann und Frau. Die sogenannte Gendermedizin wird derzeit intensiv erforscht. Gemäss der Schweizerischen Ärztezeitung fand man in einer Studie des Zürcher Triemlispitals kürzlich heraus, dass bei einem Herzinfarkt Frauen länger zögern als Männer, medizinische Hilfe in Anspruch zu nehmen. Ein Grund für den fatalen Zeitverlust sei, dass bei Frauen häufig andere Symptome auftreten als bei Männern (siehe auch Seite 12).
Ein anderes Beispiel: Man stellte fest, dass sich bei Frauen die morgendlichen Autounfälle häuften, nachdem sie am Vorabend ein Schlafmittel eingenommen hatten. Der Hintergrund dabei: Frauen bauen Wirkstoffe meistens langsamer ab als Männer, was in der Zulassungsstudie des Medikaments zu wenig berücksichtigt worden ist, da das Medikament vorwiegend an Männern getestet wurde. Das Interesse an der Forschung in diesem Bereich nimmt zu. Gemäss der Schweizerischen Ärztezeitung werden jährlich 8000 bis 9000 wissenschaftliche Artikel zum Thema Sex und Gender publiziert.
Einige Unterschiede
- Hormone. Geschlechtshormone lassen Männer und Frauen nicht nur anders sein und aussehen, sondern beeinflussen auch das Immunsystem, den Stoffwechsel und die Funktion der Organe.
- Leber. Die Leber ist bei Frauen kleiner und manche Enzyme sind unterschiedlich aktiv. Deshalb vertragen Frauen den Alkohol meist schlechter als Männer oder bauen Arzneimittelwirkstoffe anders ab.
- Herz. Bei Frauen zeigt der Herzinfarkt im Vergleich zu Männern andere Symptome. Während bei Männern häufig ein Engegefühl in der Brust auftritt, können Frauen übermässig erschöpft sein, Schmerzen im Oberbauch haben oder Übelkeit verspüren.
- Darm. Der weibliche Darm arbeitet meistens etwas langsamer als der männliche. Schädliche Substanzen haben deshalb mehr Zeit, die Darmwand anzugreifen. Das Reizdarmsyndrom etwa ist eine Krankheit, die häufig bei Frauen anzutreffen ist.
- Knochen. Brüchige Knochen (Osteoporose) sind nicht nur ein Frauenproblem. Auch Männer erkranken daran. Nur wird das bei Männern häufig nicht erkannt.
Typisch Frau, typisch Mann
Biologisch gesehen sind Frauen kleiner und leichter als Männer, sie haben mehr Fettgewebe, weniger Muskelmasse und kleinere Organe. Sie nehmen Schmerz anders wahr und ihr Stoffwechsel verläuft anders. Gemäss Prof. Cathérine Gebhard, die am Universitätsspital Zürich zum Thema geschlechterspezifische Medizin forscht, gibt es auf der Seite der Medizin in manchen Bereichen immer noch eine fehlende Geschlechtssensibilität. Das kann auch zu negativen Folgen für Männer führen. So werden etwa Depressionen, Essstörungen oder Osteoporose (Knochenbrüchigkeit) oft als typische Frauenkrankheiten wahrgenommen und bei Männern seltener diagnostiziert. Deshalb sei Osteoporose beim Mann etwa eines der am meisten vernachlässigten Krankheitsbilder Europas.
Die Gendermedizin ist im Vergleich mit anderen medizinischen Gebieten noch relativ jung. Es zeigt sich aber immer mehr, dass die Berücksichtigung von Geschlechtsunterschieden bei Diagnose und Behandlung zu einer individualisierten und damit besseren Medizin führt.
Biologisches oder soziales Geschlecht
Das biologische Geschlecht (englisch: sex) wird durch die Geschlechts-Chromosomen festgelegt und definiert anhand der Geschlechtsmerkmale, ob wir Mann oder Frau sind oder in seltenen -Fällen keine eindeutig ausgeprägten Geschlechtsmerkmale haben. Das soziale oder kulturelle Geschlecht (englisch: gender) bezeichnet das Geschlecht, das jemand lebt (Rollenverständnis).
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
«Ich gestattete mir, krank zu sein»
Als Antonia Sommer die Diagnose Brustkrebs erhielt, wusste sie, es kann auch einen Weg geben, den Krebs zu besiegen. Neun Monate lang Therapien hat die heute 59-jährige Frau hinter sich und schaut optimistisch in die Zukunft.
Gendermedizin,Gendergerechte Behandlung
Frauenherzen schlagen anders
Ein Herzinfarkt gilt als typische Männerkrankheit. Das stimmt jedoch nicht. Es sterben mehr Frauen an einem Herzinfarkt als Männer. Das liegt unter anderem daran, dass sich der Herzinfarkt bei Frauen anders bemerkbar macht.
Gendermedizin,Gendergerechte Behandlung
Anders und doch gleich
Männer werden anders krank als Frauen und Frauen anders gesund als Männer. In vielen Bereichen der Medizin bestehen grosse Unterschiede zwischen den Geschlechtern.
Der Schmerz ist weiblich

UNTERSCHIEDLICHES SCHMERZEMPFINDEN
Der Schmerz ist weiblich
Immer mehr Studien zeigen, dass Frauen Schmerzen oft stärker empfinden als Männer. Zeit für ein Umdenken in der Schmerzmedizin.
Es gibt den viel gehörten Spruch: Müssten Männer Kinder gebären, so wäre die Menschheit längst ausgestorben. Tatsache aber ist, dass Männer Schmerzen grundsätzlich besser aushalten können als Frauen. Untersuchungen, bei denen Männern und Frauen mit Druck und Hitze Schmerzen zugefügt werden, zeigen, dass Männer eher in der Lage sind, schmerzstillende körpereigene Botenstoffe auszuschütten als Frauen. «Man muss wohl das Bild revidieren, dass Männer schmerzempfindlicher seien als Frauen, es ist eher umgekehrt», sagt Sascha Mandic, stellvertretender Chefarzt der Anästhesie des Kantonsspitals Olten und Schmerztherapeut. Bei Messungen der Hirnströme zeigte sich auch, dass beim selben Schmerz bei Frauen andere Hirnareale aktiv würden als bei Männern.
Frauen äussern sich differenzierter
Schmerz ist aber nicht gleich Schmerz. Es sei wichtig, einen Unterschied zwischen akutem Schmerz zu machen, der nach paar Wochen mehr und mehr abklinge, und dem chronischen Schmerz. «Beim akuten Schmerz gibt es nur wenig geschlechterspezifische Unterschiede in der Schmerzbehandlung», so Mandic. Grössere Geschlechterunterschiede zeigten sich aber bei einer Vielzahl von chronischen Schmerzerkrankungen, die bei Frauen allgemein häufiger auftreten als bei Männern. Nicht immer ist bei chronischen Schmerzen die Ursache medizinisch klar. «Der Schmerz ist für diese Menschen aber real, denn ihre körpereigenen Systeme sind in solchen Fällen nicht in der Lage, den Schmerz zu unterdrücken.» Typische chronische Schmerzerkrankungen, welche bei Frauen etwa zwei- bis dreimal häufiger vorkommen, sind die Migräne, das Reizdarmsyndrom oder die Rheumatoide Arthritis. Frauen entwickeln dabei auch häufiger Begleitsymptome wie zum Beispiel Angst oder Schlafstörungen und Depressionen.
Frauen setzen sich aber auch anders mit dem Thema Schmerz auseinander: «Sie können meistens viel differenzierter und exakter ihr Leiden beschreiben als Männer und sind in der Regel offener gegenüber einem ganzheitlichen Ansatz in der Therapie», sagt Schmerztherapeut Sascha Mandic. Männer verlangten rascher nach einer Intervention in Form einer Spritze oder eines Eingriffs, Frauen nutzten auch komplementäre Angebote wie Akupunktur, Massage oder Psychotherapie.
Genderspezifische Unterschiede bei Schmerzen
Frauen
- suchen eher eine Ärztin oder einen Arzt auf
- können den Schmerz differenziert beschreiben
- sind offener für ganzheitliche Therapien
- leiden zwei- bis dreimal häufiger an gewissen chronischen Schmerzerkrankungen
- haben eine geringere körpereigene (endogene) Schmerzhemmung
Männer
- neigen eher dazu, den Schmerz zu tolerieren
- suchen eher den Weg der Selbstbehandlung
- verlangen beim Arztbesuch rascher nach einer Schmerzspritze
- neigen aufgrund von Schmerzen eher zu einer Suchtmittelabhängigkeit und gesteigerter Aggressivität
- haben eine stärkere körpereigene Schmerzhemmung
Zu wenig spezifische Medikamente für Frauen
«Das Bewusstsein, dass Frauen schmerztherapeutisch anders behandelt werden sollten, kommt mehr und mehr», sagt Sascha Mandic. Ein grosser Aufholbedarf bestehe vor allem bei der Erforschung von Schmerzmedikamenten. «Studien, wie Schmerzmedikamente wirken, wurden bis vor 20, 30 Jahren fast ausschliesslich an Männern gemacht. Heute aber wissen wir, dass Frauen aufgrund vieler Faktoren ganz anders auf Medikamente ansprechen als Männer.» Opiumhaltige Schmerzmittel etwa wie Morphin wirken bei Frauen verzögert, dafür stärker und lassen später nach. Frauen reagieren auch häufiger mit Übelkeit als Männer. Frauen weisen deshalb auch ein höheres Risiko für unerwünschte Nebenwirkungen von Arzneimitteln auf. «Bei der Entwicklung von genderspezifischen Medikamenten stehen wir erst am Anfang, es gibt bis heute noch kein genderspezifisches Schmerzmittel», so Sascha Mandic.
Körpereigene Schmerzhemmung bei der Geburt
Während der Schwangerschaft wird das körper-eigene System der Frau zur Schmerzhemmung gegen Ende der Schwangerschaft immer stärker. Der Grund dafür sind die veränderten Hormonspiegel. Während der Geburt ist dieses System stärker aktiviert, damit der Geburtsschmerz ausgehalten werden kann. Nach der Geburt gehen die Hormonspiegel wieder in den ursprünglichen Zustand zurück.
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
Der Schmerz ist weiblich
Immer mehr Studien zeigen, dass Frauen Schmerzen oft stärker empfinden als Männer. Zeit für ein Umdenken in der Schmerzmedizin.
Gendermedizin,Gendergerechte Behandlung
Frauen zeigen häufig andere Symptome
Unser Geschlecht hat einen grossen Einfluss auf die Symptome, durch die sich Krankheiten zeigen. Gender in der Notfallmedizin sollte deshalb mehr Beachtung finden.
Gendermedizin,Gendergerechte Behandlung
Wenn die Vergangenheit wiederkommt
Eine posttraumatische Belastungsstörung (PTBS) ist eine Reaktion auf ein traumatisches Ereignis. Am besten bekannt ist sie im Zusammenhang mit Kriegsopfern. Frauen sind anfälliger für posttraumatische Belastungsstörungen als Männer – doch heute weiss man, dass auch das Alter offenbar eine grosse Rolle spielt.
«Patientinnen müssen die Therapie verstehen»

BRUSTKREBS
«Patientinnen müssen die Therapie verstehen»
Bei Brustkrebs gibt es immer mehrere Behandlungsmöglichkeiten. Deshalb ist das Verständnis für die Krankheit wichtig.
Wie ein Brustkrebs therapiert wird, ist immer sehr individuell und davon abhängig, wie gross der Tumor ist, ob er bereits Ableger (Metastasen) gebildet hat oder welche Eigenschaften das Tumorgewebe aufweist. Als Behandlungsmöglichkeiten kommen eine Chemotherapie in Frage, eine Bestrahlung, eine antihormonelle Therapie, der gezielte Einsatz von Medikamenten und natürlich die Operation. Wird der Krebs früh erkannt, kann der Tumor meistens entfernt werden, ohne dass die Brust abgenommen werden muss.
Verschiedene Chemotherapien
Ob eine Chemotherapie vor oder nach der Operation durchgeführt wird, hängt von der Art und Grösse des Tumors ab. «Bei einer Chemotherapie vor der Operation können wir genau beobachten, wie die Therapie wirkt oder ob wir sie anpassen müssen», so Dr. med. Nebojsa Stevanovic, Gynäkologe und Chefarzt der Frauenklinik am Kantonsspital Olten. Er erlebt oft, dass Patientinnen das Gefühl hätten, eine Chemotherapie sei die letzte Behandlung vor dem Sterben. «Es ist aber wichtig zu verstehen, dass es einerseits Chemotherapien gibt, die eine Heilung zum Ziel haben und andere mit dem Ziel der Lebensverlängerung durchgeführt werden.»
Der Dialog ist wichtig
Es brauche viele Gespräche, um mit der Diagnose Brustkrebs umgehen zu können und die Behandlung zu akzeptieren. Die Betreuung durch die spezialisierten Pflegerinnen, den Breast Care Nurses (Brustpflegefachfrauen), werde sehr geschätzt, so Stevanovic. «Manchmal kommen einem die Fragen erst nach der ärztlichen Sprechstunde in den Sinn. Auch dafür sind die Breast Care Nurses da.»
Brustkrebs früh erkennen
Alle Frauen im Kanton Solothurn zwischen 50 und 74 Jahren werden neu alle zwei Jahre schriftlich zum sogenannten Mammografie-Screening aufgeboten. Dank dieser regelmässig stattfindenden Röntgenuntersuchung kann Brustkrebs früh erkannt werden. Die Kosten werden durch die Krankenversicherung übernommen. Das Mammografie-Screening kann am Kantonsspital Olten, Bürgerspital Solothurn und ab Februar 2021 am Spital Dornach durchgeführt werden.
Brustkrebs
Bei Frauen ist Brustkrebs die häufigste Krebserkrankung. Pro Jahr erkranken rund 6200 Frauen und 50 Männer. Die meisten Frauen haben die Wechseljahre bereits hinter sich, aber auch junge Frauen können von Brustkrebs betroffen sein. Die Heilungschancen bei Brustkrebs sind hoch, in der Schweiz leben gemäss Untersuchungen fünf Jahre nach der Diagnose noch 85 Prozent der Patientinnen. Als häufigste Ursache für Brustkrebs gelten das zunehmende Alter, erbliche Veranlagungen, eine Hormontherapie, Übergewicht nach der Menopause oder natürlich das Rauchen.
Vorsorge: Brustkrebs im Frühstadium löst meistens keine Beschwerden aus. Frauen, die gestillt haben, erkranken weniger an Brustkrebs. Es empfiehlt sich, die Brust regelmässig selber abzutasten und bei Veränderungen eine Ärztin oder einen Arzt zu konsultieren. Die Selbstuntersuchung ersetzt nicht die Mammografie (Röntgenuntersuchung der Brust).
Zertifizierte Brustzentren in Solothurn und Olten
Das Bürgerspital Solothurn wie auch das Kantonsspital Olten verfügen über je ein zertifiziertes Brustzentrum. Patientinnen können sich so sicher sein, dass beide Zentren ihre Behandlungen nach neusten Erkenntnissen durchführen und über ein spezialisiertes und interdisziplinäres Team verfügen.
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
«Ich war selber überrascht»
Christian Darasz war 60 Jahre alt, als bei ihm Prostatakrebs diagnostiziert wurde. Anders als die meisten Männer versteckte er die Erkrankung nicht, sondern sprach offen darüber.
Gendermedizin,Gendergerechte Behandlung
Frauenherzen schlagen anders
Ein Herzinfarkt gilt als typische Männerkrankheit. Das stimmt jedoch nicht. Es sterben mehr Frauen an einem Herzinfarkt als Männer. Das liegt unter anderem daran, dass sich der Herzinfarkt bei Frauen anders bemerkbar macht.
Gendermedizin,Gendergerechte Behandlung
«Patientinnen müssen die Therapie verstehen»
Bei Brustkrebs gibt es immer mehrere Behandlungsmöglichkeiten. Deshalb ist das Verständnis für die Krankheit wichtig.
«Ich gestattete mir, krank zu sein»

BRUSTKREBS KANN JEDE FRAU TREFFEN
«Ich gestattete mir, krank zu sein»
Als Antonia Sommer die Diagnose Brustkrebs erhielt, wusste sie, es kann auch einen Weg geben, den Krebs zu besiegen. Neun Monate lang Therapien hat die heute 59-jährige Frau hinter sich und schaut optimistisch in die Zukunft.
«Mein Mann und ich sind selbständig und führen eine Vermittlungsagentur im en gros Handel für Möbel. Wir sind das Bindeglied zwischen Hersteller und Möbelhaus und arbeiten beide mit grosser Leidenschaft für unsere Firma. Die ersten Anzeichen hatte ich ignoriert. Ich hatte weder Schmerzen noch die Zeit, mich darum zu kümmern. Ich hoffte, dass es nichts Schlimmes sei.
Erst als sich die Brust rötete, reagierte ich und ging zum Hausarzt, der mich sofort an die Frauenklinik des Kantonsspitals Olten überwiesen hatte. Nach vier Tagen hatte ich die Diagnose Brustkrebs. Ich war gefasst gewesen, hatte es schon fast erwartet. Mein Mann konnte vor über 30 Jahren von einer Krebserkrankung mit einer Überlebenschance von zehn Prozent vollständig geheilt werden. Ich wusste, Krebs kann man auch besiegen.
Da der Krebs bereits fortgeschritten war, aber glücklicherweise keine Ableger gebildet hatte, erhielt ich vor der Operation sechs Monate Chemotherapie. Das war zu Beginn heftig. Mit der Zeit fielen mir die Haare aus, die Augenbrauen, sogar die Wimpern. Als ich mit Perücke meine Nachbarin traf, meinte sie, meine neue Frisur stünde mir gut. Ich erzählte ihr und meinem nahen Umfeld von meinem Brustkrebs. Erst waren sie schockiert, dafür war es danach einfacher, offen zu sprechen. Mit meinem Onkologen gab es oft lustige Momente ob meiner vielen Fragen. Nicht nur die Wirkmechanismen der Chemo-Mittel wollte ich verstehen, auch andere biologische Themen in diesem Zusammenhang weckten meine Neugier. Alles, was in meinem Kopf herumschwirrte schrieb ich in mein Notizbuch. Anfänglich waren es Notizen, mit der Zeit wurde es ein Tagebuch. Immer wenn der Berg zu gross wurde, half das Schreiben.
Nach der Chemotherapie folgte die Operation, ein gleichzeitiger Brustaufbau war leider nicht möglich. Als mir mit einem Spiegel meine operierte Brustseite gezeigt wurde, war ich überrascht, dass sie gar nicht so schlimm aussah, wie ich befürchtete. Nach der Operation dann die Bestrahlung am Kantonsspital Aarau. Fünf Wochen lang von Montag bis Freitag. In Aarau, einem viel grösseren Spital, merkte ich, dass mir die Bezugspersonen vom Kantonsspital Olten fehlten. Es war in Olten schon fast eine familiäre Betreuung. Zwei spezialisierte Pflegefachfrauen, die Breast Care Nurses, kümmerten sich über die ganze Behandlungsdauer um mich, leisteten mir manchmal sogar Gesellschaft, wenn ich die Chemotherapie verabreicht bekam. Ich hatte stets mit denselben Ärzten und Pflegefachfrauen zu tun. Doktor Stevanovic und mein Onkologe Dr. Kälin informierten mich über alles, was ich wissen musste und wissen wollte. Und sprachen mir Mut zu.
Neun Monate dauerte die gesamte Behandlung. Es war eine intensive Zeit. Ich gestattete mir, krank zu sein, hörte nun auf meine Bedürfnisse. Ich bewegte mich mehr draussen, gönnte mir aber auch Ruhe und beschäftigte mich mit Dingen, die mir Freude machten und – was man nicht vergessen darf – während einer Chemo- oder Strahlentherapie braucht die Körperpflege viel Zeit. Die Haut war empfindlich, die Schleimhäute trocken, die Nägel brüchig oder entzündet.
Mein Mann und ich haben unser Arbeitsvolumen zu Beginn meiner Erkrankung reduziert und werden es so belassen. Etwas früher als geplant bereiten wir uns nun langsam auf die Pensionierung vor. Was ich anderen betroffenen Frauen mitgeben kann? Bleibt positiv! Es erleichtert die Behandlung.»
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
«Ich war selber überrascht»
Christian Darasz war 60 Jahre alt, als bei ihm Prostatakrebs diagnostiziert wurde. Anders als die meisten Männer versteckte er die Erkrankung nicht, sondern sprach offen darüber.
Gendermedizin,Gendergerechte Behandlung
Millimetergenauer Eingriff
Auch bei Prostatakrebs gibt es selten nur einen Weg in der Therapie. Deshalb nimmt das Vorgespräch mit dem Patienten eine wichtige Rolle ein, sagt der behandelnde Arzt Dr. med. Jens Mundhenk.
Gendermedizin,Gendergerechte Behandlung
«Patientinnen müssen die Therapie verstehen»
Bei Brustkrebs gibt es immer mehrere Behandlungsmöglichkeiten. Deshalb ist das Verständnis für die Krankheit wichtig.
Millimetergenauer Eingriff

PROSTATAKREBS
Millimetergenauer Eingriff
Auch bei Prostatakrebs gibt es selten nur einen Weg in der Therapie. Deshalb nimmt das Vorgespräch mit dem Patienten eine wichtige Rolle ein, sagt der behandelnde Arzt Dr. med. Jens Mundhenk.
Bevor eine Operation an der Prostata durchgeführt werden kann, braucht es umfangreiche Abklärungen. Zuerst wird mit einer Biopsie (Gewebeentnahme) festgestellt, ob es sich überhaupt um einen Krebs und um welche Art es sich handelt. Anschliessend wird das Umfeld des Tumors untersucht, um festzustellen, ob er bereits Ableger, sogenannte Metastasen, gebildet haben könnte. «Erst danach können wir zusammen mit dem Patienten festlegen, welche Behandlungsmöglichkeiten für ihn infrage kommt», sagt Dr. med. Jens Mundhenk, Leitender Arzt Urologie der Solothurner Spitäler, «denn alle Methoden haben Vor- und Nachteile.»
Eingriffe mit dem Roboter
Bei Christian Darasz war der Tumor bereits so fortgeschritten, dass nur eine Entfernung der Prostata infrage gekommen war, eine sogenannte Prostatektomie. Die meisten urologischen Eingriffe erfolgen mittlerweile mit dem Operationsroboter da Vinci, bei dem der Operateur an einer Konsole sitzt und mit Finger- und Fussbewegungen die Operationsinstrumente millimetergenau steuern kann. «Dadurch habe ich auf einem sehr kleinen Raum eine grosse Bewegungsfreiheit und dank der dreidimensionalen Darstellung eine sehr gute Sicht rund um das Organ», so Jens Mundhenk.
Trainieren hilft
Bei einer Prostatektomie muss die Verbindung der Harnblase und Harnröhre durchtrennt und später wiederum vernäht werden, was zu einer zeitweisen Inkontinenz führt. «Es ist heute jedoch so, dass die allermeisten Patienten wieder die vollständige Kontrolle über ihre Blase erlangen können», so Jens Mundhenk. Eine weitere Folge des Eingriffs sind Erektionsstörungen. Jens Mundhenk macht hierbei die Erfahrung, dass das Thema meistens vom Urologen angesprochen werden müsse, da es für viele Männer immer noch schambehaftet sei. Aber auch hier gebe es heute sehr viele Möglichkeiten, die Erektionsfähigkeit wieder zu erlangen oder dann Hilfsmittel einzusetzen.
Prostatakrebs
Prostatakrebs ist die häufigste Krebserkrankung bei Männern. Etwas mehr als 6000 Männer, meistens älter als 50 Jahre, erkranken in der Schweiz jährlich an Prostatakrebs. Die genauen Ursachen sind nicht bekannt. Prostatakrebs gehört zu den Krebsarten mit den grössten Heilungschancen. Als Risikofaktoren gelten das Alter sowie Erbfaktoren. Prostatakrebs kann sehr unterschiedlich verlaufen und möglicherweise kaum Beschwerden verursachen. Bei manchen Männern wächst er so langsam, dass man ab einem gewissen Alter einen Eingriff hinauszögert, da die Nebenwirkungen des Eingriffs schwerwiegender sind als die Erkrankung selbst.
Vorsorge: Männern, bei denen Prostatakrebs bereits in der Familie (erstgradige männliche Verwandte) vorgekommen ist, wird ab dem 40. Lebensjahr eine Vorsorgeuntersuchung angeboten. Männern ohne Risikofaktoren wird diese ab dem 45. Lebensjahr empfohlen.
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
Frauen zeigen häufig andere Symptome
Unser Geschlecht hat einen grossen Einfluss auf die Symptome, durch die sich Krankheiten zeigen. Gender in der Notfallmedizin sollte deshalb mehr Beachtung finden.
Gendermedizin,Gendergerechte Behandlung
«Ich war selber überrascht»
Christian Darasz war 60 Jahre alt, als bei ihm Prostatakrebs diagnostiziert wurde. Anders als die meisten Männer versteckte er die Erkrankung nicht, sondern sprach offen darüber.
Gendermedizin,Gendergerechte Behandlung
Frauenherzen schlagen anders
Ein Herzinfarkt gilt als typische Männerkrankheit. Das stimmt jedoch nicht. Es sterben mehr Frauen an einem Herzinfarkt als Männer. Das liegt unter anderem daran, dass sich der Herzinfarkt bei Frauen anders bemerkbar macht.
Frauenherzen schlagen anders

HERZ-KREISLAUF-ERKRANKUNGEN
Frauenherzen schlagen anders
Ein Herzinfarkt gilt als typische Männerkrankheit. Das stimmt jedoch nicht. Es sterben mehr Frauen an einem Herzinfarkt als Männer. Das liegt unter anderem daran, dass sich der Herzinfarkt bei Frauen anders bemerkbar macht.
Männlich, über 55, Stress am Arbeitsplatz, Übergewicht, Rauchen und Alkohol, plötzlich einsetzende Atemnot, ein heftiger Druck auf der Brust – so stellen wir uns den klassischen Herzinfarkt vor. Das Bewusstsein, dass aber Frauen häufiger an Herzinfarkt sterben und genauso von Herz-Kreislauf-Erkrankungen betroffen sind wie Männer, ist in der breiten Bevölkerung kaum vorhanden.
Frauen reagieren oft zu spät
«In der Kardiologie und der Notfallmedizin wissen wir, dass Frauen andere Symptome bei einem Herzinfarkt zeigen können als Männer und sind darauf sensibilisiert», sagt Dr. med. Nisha Arenja. Sie ist Leitende Ärztin Kardiologie an den zwei Standorten Bürgerspital Solothurn und Kantonsspital Olten. «Das Problem ist vielmehr, dass viele Frauen ihre eigenen Symptome ignorieren und dabei keineswegs an einen Herzinfarkt denken. Dadurch gehen sie oft zu spät ins Spital oder zum Arzt.» Nisha Arenja hat auch schon die Erfahrung gemacht, dass Frauen gut auf Symptome bei ihren Partnern achten würden und eher noch ihre Männer ins Spital schickten als sich selbst. Frauen reagierten oft sehr überrascht, wenn bei ihnen ein Herzinfarkt diagnostiziert werde.
Allgemeine Symptome bei Herzinfarkt
- Heftiger Druck auf der Brust, beklemmende oder beengende Schmerzen, oft verbunden mit Atemnot
- Hin und wieder Ausstrahlung des Schmerzes in den gesamten Brustbereich, Arme, Hals oder Bauch
- Blasse Gesichtsfarbe, Übelkeit, Schwäche, Schweissausbruch
- Der Schmerz ist dauernd da und verschwindet auch nicht in Ruhesituationen
Zusätzliche Symptome bei Frauen
- Schmerzen und Spannungen im Nacken, Kiefer, in Schultern oder im oberen Rücken
- Schmerzen in einem oder beiden Armen
- Schmerzen im Oberbauch
- Übelkeit oder Erbrechen
- Schwitzen
- Benommenheit oder Schwindel
- Unerklärliche Müdigkeit
Unterschiedliche Häufigkeiten
Ein Herzinfarkt tritt bei Männern meistens zwischen 60 und 70 Jahren, bei Frauen zehn Jahre später zwischen 70 und 80 Jahren auf. Das höhere Alter ist einer der Gründe, weshalb der Herzinfarkt bei Frauen häufiger zum Tod führt. Aber auch einen Hirnschlag erleiden Frauen meist im höheren Alter als Männer und haben dadurch eine höhere Sterblichkeit. «Deshalb brauchen wir unbedingt mehr Aufklärungsarbeit», so Nisha Arenja. Denn der Herzinfarkt ist nach wie vor die häufigste Herz-Kreislauf-Erkrankung bei Frauen wie bei Männern und die häufigste Todesursache in der Schweiz. Das Thema Herzinfarkt und weitere Herz-Kreislauf-Erkrankungen bei Frauen werde gerade in der Gesundheitsprävention noch immer viel zu «stiefmütterlich» behandelt.
Was ist ein Herzinfarkt?
Bei einem Herzinfarkt ist die Durchblutung eines Herzkranzgefässes komplett oder teilweise verschlossen. Dadurch erhält der Herzmuskel keinen oder zu wenig Sauerstoff und kann absterben. Ein Herzinfarkt ist lebensbedrohlich und muss deshalb sofort behandelt werden.
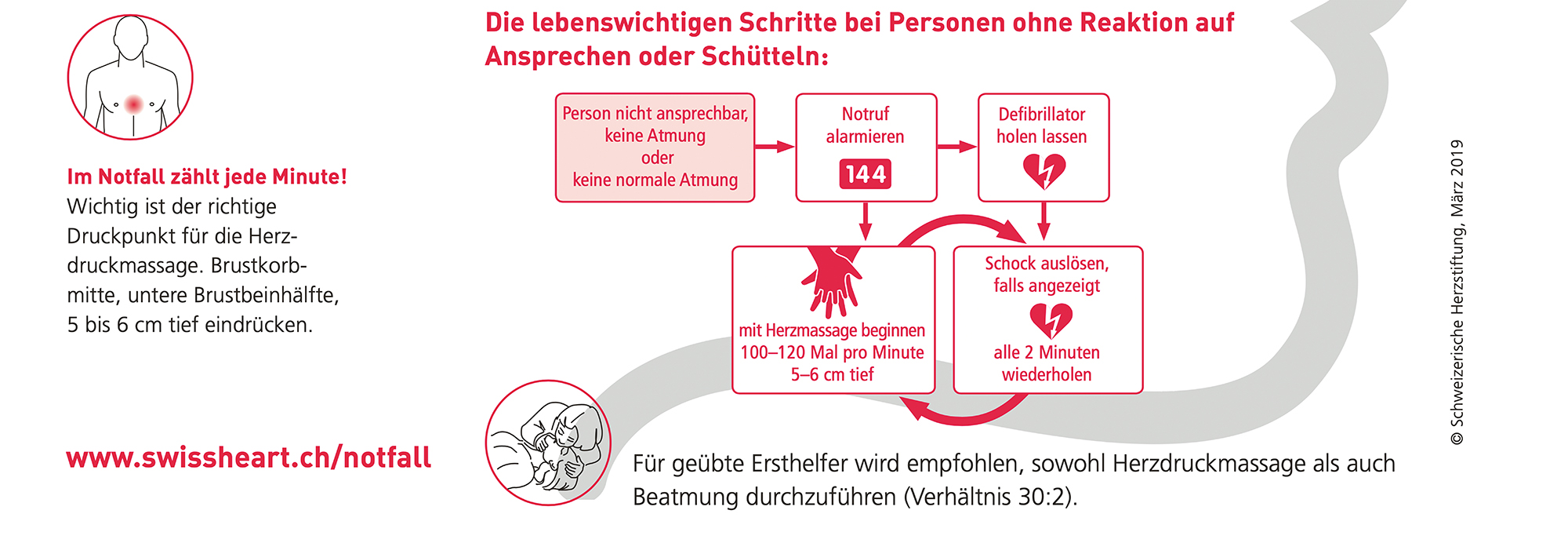
Was tun bei einem Herzinfarkt?
Alarmieren Sie sofort den Notruf 144. Lagern Sie den Herzinfarktpatienten mit leicht angehobenem Oberkörper auf einer harten Unterlage und öffnen Sie ihr oder ihm enge Kleider, Krawatte oder Büstenhalter. Bei einem Herz-Kreislauf-Stillstand sofort mit der Herzmassage beginnen. Bei Verfügbarkeit einen Defibrillator einsetzen.
Weitere Beiträge
Gendermedizin,Gendergerechte Behandlung
Der Schmerz ist weiblich
Immer mehr Studien zeigen, dass Frauen Schmerzen oft stärker empfinden als Männer. Zeit für ein Umdenken in der Schmerzmedizin.
Gendermedizin,Gendergerechte Behandlung
Frauenherzen schlagen anders
Ein Herzinfarkt gilt als typische Männerkrankheit. Das stimmt jedoch nicht. Es sterben mehr Frauen an einem Herzinfarkt als Männer. Das liegt unter anderem daran, dass sich der Herzinfarkt bei Frauen anders bemerkbar macht.
Gendermedizin,Gendergerechte Behandlung
«Ich war selber überrascht»
Christian Darasz war 60 Jahre alt, als bei ihm Prostatakrebs diagnostiziert wurde. Anders als die meisten Männer versteckte er die Erkrankung nicht, sondern sprach offen darüber.