ÜBERSICHT
FORMEN VON KREBS
Krebs hat viele Gesichter. Lernen Sie die verschiedenen Krebsarten kennen.
Die häufigsten Krebserkrankungen sind in aller Munde. Statistisch gesehen erkranken Männer am häufigsten an Prostatakarzinomen (rund 6600 Neuerkrankungen in der Schweiz pro Jahr). Bei Frauen ist es der Brustkrebs, mit ca. 6300 neu diagnostizierten Fällen innerhalb eines Jahres. Aber Krebs hat viele Gesichter. So gibt es beispielsweise auch Weichteilkrebs oder Augenkrebs – Erkrankungen, welche weniger bekannt sind.
Zu den Krebsarten, welche teilweise durch eine genetische Vorbelastung ausgelöst werden, gehören unter anderem:
- Prostatakrebs (ungefähr 10 % der Fälle)
- Dickdarmkrebs oder Enddarmkrebs (ungefähr 5% der Fälle)
- Schwarzer Hautkrebs (ungefähr 10 % der Fälle)
In den untenstehenden Links finden Sie eine hilfreiche Übersicht sowie alle statistische Daten rund um die verschiedenen Krebserkrankungen.
Wir freuen uns über Ihre Kommentare zum Blogbeitrag!
Krebs,Patienten und Angehörige
Drei Fragen an…
Linda Wälchli leitet seit 2019 den Bereich Beratung und Unterstützung der Krebsliga Solothurn. Wir haben sie getroffen und ihr drei Fragen gestellt.
Krebs,Patienten und Angehörige
Wie ist das, Brustkrebs zu haben?
Ursula Stuber ist Brustkrebs-Patientin. Im Interview erzählt sie von Ihrer Erkrankung und der Behandlung.
Krebs,Behandlungsmöglichkeiten
Onkologiezentrum Dornach: Gespräch mit Fachpersonen
Im Gespräch mit zwei medizinischen Fachpersonen erfahren wir mehr über den Alltag im Onkologiezentrum Dornach.
14. Juni 2022
Yoga bei Krebserkrankungen

FOTOSTRECKE
Krebs und Yoga
Yoga ist für seine entlastende Wirkung auf Körper und Geist bekannt. Deswegen können Yoga-Praktiken Krebspatient*innen zusätzlich unterstützen und ihr Leiden etwas lindern. Der Unterricht wird stets auf individuelle Patient*innen-Bedürfnisse abgestimmt. Auch die Solothurner Spitäler fördern diese komplementäre Entlastungsmethode. Daher arbeiten wir eng mit einem Yogastudio in Olten zusammen. Unsere Fotostrecke bietet einen ersten Einblick:



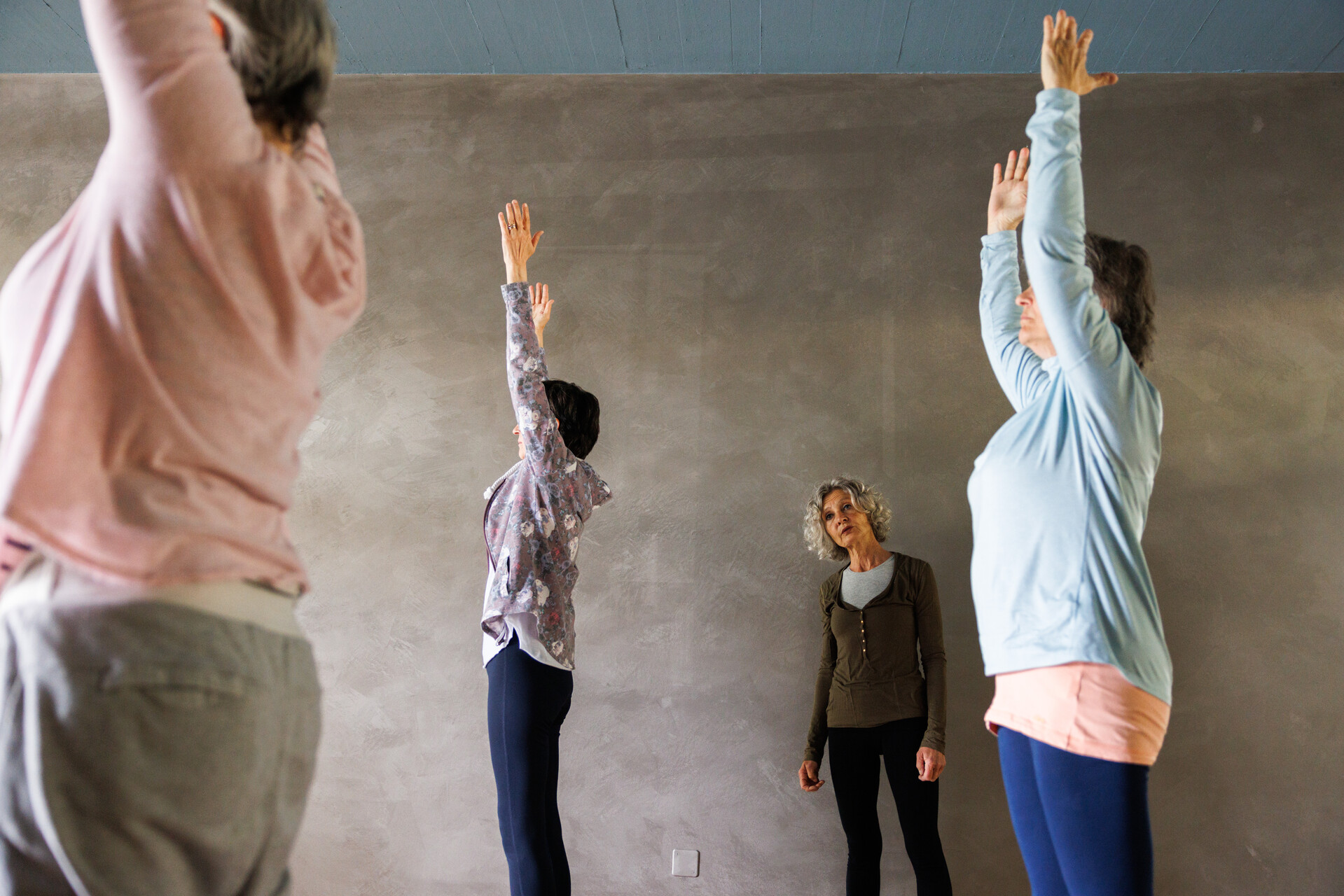
Die Vorteile von Yoga:
- Rückzugsmöglichkeit und Kräfteaufbau
- Körperliche und mentale Entspannung
- Praxis des freundlichen Umgangs mit sich selbst
- Förderung der achtsamen Selbstwahrnehmung
Krebsarten in der Übersicht
Welche Krebsarten gibt es? Wie häufig kommen sie vor? Welches Rolle spielen genetische Veranlagungen?
Krebs,Behandlungsmöglichkeiten
Das Prostatakarzinom
Chefarzt Dr. Heinrich erläutert im Interview, wie ein Prostatakarzinom behandelt wird. Er spricht ebenso über Nebenwirkungen und die Möglichkeiten, diesen zu begegnen.
Krebs,Behandlungsmöglichkeiten
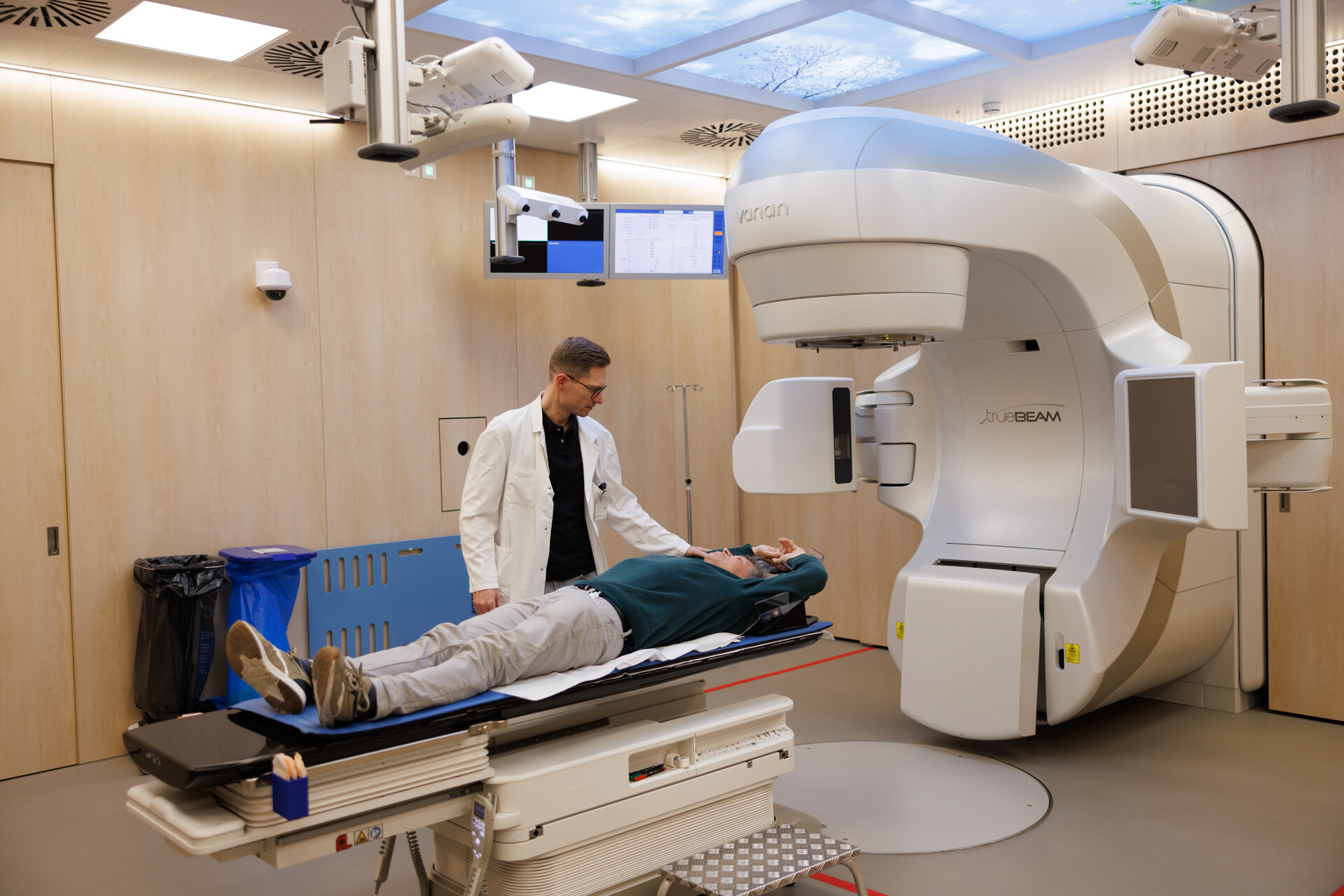
Millimetergenaue Therapie
Die Strahlentherapie bietet einen wichtigen Pfeiler der Krebsbehandlung. Mit einer hochpräzisen Bestrahlung können Krebszellen am Wachstum gehindert werden.
Angehörige und Krebs: Wie geht es mir eigentlich?

INTERVIEW MIT REGULA GASSER
«Kräfte aufzubauen ist wichtig»
Regula Gasser ist Psychoonkologin am Kantonsspital Olten. In ihrer langjährigen Arbeit mit Krebs-Patient*innen konnte sie viele wertvolle Erfahrungen sammeln. Im Interview gibt sie Auskunft über die psychischen Auswirkungen von Krebserkrankungen – insbesondere auch auf Angehörige.
Regula Gasser, Sie arbeiten als Psychoonkologin am Kantonsspital Olten. Was hat Sie dazu bewogen, sich als Psychologin dem Thema Krebs zu widmen?
Für mich war das eine Rückkehr zum Thema Krebs. Beruflich bin ich schon seit 30 Jahren in verschiedenen Funktionen mit diesem Thema verbunden. Das begann damals mit meiner Ausbildung zur Pflegefachfrau. Mich bewegten die Schicksale der Krebspatient*innen stets sehr, und ich schätzte die Zusammenarbeit mit einem interprofessionellen Team. Daher entschloss ich mich zu einer Zusatzausbildung in der Onkologiepflege. Berufsbegleitend absolvierte ich dann das Psychologiestudium und arbeitete bei verschiedenen Forschungsprojekten zum Thema posttraumatisches Wachstum/Resilienz mit. Mich interessierte, wie wir als Fachpersonen Patient*innen und Angehörige bei der Bewältigung und Verarbeitung einer schweren Erkrankung unterstützen zu können.
Welche Erfahrungen sammelten Sie in der Onkologiepflege?
Immer wieder durfte ich miterleben, dass aus dem Leiden und dem Schmerz der Erkrankung Neues entstand. Zum Beispiel erzählten mir Patient*innen von ihrer veränderten Sicht auf das Leben. Dass sich ihre Beziehungen vertieft und ihre Prioritäten verschoben haben. Oft berichteten Patient*innen auch darüber, dass sie durch den Krebs gelernt haben, besser auf sich zu achten. Diese Erfahrungen sind für mich eine grosse Ressource: in einem herausfordernden Arbeitsumfeld inmitten des Leidens an solchen Entwicklungsprozessen Anteil nehmen zu dürfen.
Welche Themen beschäftigen Angehörige?
Wie bei Patient*innen auch, wird der Alltag durchbrochen: Nichts ist mehr so, wie es vorher war. Angehörige empfinden die Hilflosigkeit oft als belastend. Manche ziehen sich dann zurück; anderen ist es ein Bedürfnis, möglichst viel Unterstützung zu geben. Da spielen auch familiär geprägte Bewältigungsstrategien eine Rolle. Ausserdem fühlen sich Angehörige vor allem bei länger dauernden Krankheitsverläufen erschöpft. Viele Behandlungen werden ambulant durchgeführt – dadurch sind Angehörige mit Fahrdiensten und Begleitung zu den Terminen stark gefordert. Wenn da noch berufliche Verpflichtungen hinzukommen, stossen Viele an ihre Grenzen. Die eigenen Bedürfnisse werden nicht selten zurückgestellt. Auf einmal stellt sich dann ein Gefühl ein, an den Grenzen seiner Kräfte zu sein.
Finden auch Sitzungen mit Angehörigen zusammen statt?
Ja. Mir ist es wichtig, Angehörige miteinzubeziehen. Ich frage stets bei Patient*innen aktiv nach, wie es ihren Angehörigen geht und ob das Bedürfnis für ein Gespräch vorhanden ist. Viele äussern den Wunsch, die Angehörigen zu einem Gespräch mitnehmen zu dürfen. Teilweise gibt es auch Einzelsitzungen mit den Angehörigen.
Wann sollte man sich als Angehörige psychologische Unterstützung holen?
Ich denke, für Angehörige ist es generell sehr wertvoll, auch mal darüber zu reden, wie es ihnen geht. So können sie besser verstehen, welche Prozesse bei ihnen gerade ablaufen. Besonders wichtig ist es, sich Hilfe zu holen, wenn die Erschöpfung in einem fortgeschrittenen Stadium ist. Beispielsweise wenn Schlafstörung oder andere körperliche Symptome auftreten. In den Sitzungen erarbeiten wir gemeinsam Strategien, mit den schwierigen Situationen besser umgehen zu können. Wir versuchen, Burnouts zu verhindern.
Wie laufen Einzelsitzungen mit Angehörigen ab?
Oft beginne ich damit, zu sagen: „Bei diesem Gespräch stehen Sie ganz im Mittelpunkt“. Ich frage nach, wie sie die Zeit nach der Diagnose erlebt haben und wie sie bisher damit umgegangen sind. Mein Ziel ist es, den Bezug zu sich selbst und den eigenen Ressourcen zu stärken. Oft hilft auch, wenn die Angehörigen durch das Gespräch ihr eigenes Verhalten oder unterschiedliche Erlebensweisen innerhalb des Familiensystems besser verstehen können.
Gibt es allgemeingültige Tipps für Angehörige von Krebspatient*innen?
Ich persönlich bin mit Tipps eher zurückhaltend, weil jede Person anders auf eine solche Diagnose reagiert; aufgrund des persönlichen Hintergrunds und den mitgebrachten Erfahrungen. Ich unterstütze jeweils das Verständnis der Angehörigen für das eigene Verhalten und stärke Ressourcen, die ich bei ihnen wahrnehme. Wir sprechen zudem über individuelle Möglichkeiten, Kraft zu schöpfen – zu solchen Aktivitäten ermutige ich die Angehörigen! Immer wieder berichten Angehörige über Schuldgefühle, Aktivitäten nachzugehen, an denen der/die Patient*in aufgrund der Krankheit nicht teilhaben kann. Das erfordert immer wieder auch gegenseitiges Verständnis für verschiedene Bedürfnisse. Aber es ist wichtig, seine Kräfte immer wieder aufzubauen, um in Krisensituationen Unterstützung leisten und dabei gesund bleiben zu können.
Wir freuen uns über Ihre Kommentare zum Interview!
Weitere Beiträge
Krebs,Behandlungsmöglichkeiten
Onkologiezentrum Dornach: Gespräch mit Fachpersonen
Im Gespräch mit zwei medizinischen Fachpersonen erfahren wir mehr über den Alltag im Onkologiezentrum Dornach.
Krebs,Patienten und Angehörige
Drei Fragen an…
Linda Wälchli leitet seit 2019 den Bereich Beratung und Unterstützung der Krebsliga Solothurn. Wir haben sie getroffen und ihr drei Fragen gestellt.
So unterschiedlich wie ihr Entstehungsort
Krebs ist ein Oberbegriff für viele verschiedene Krankheiten, die jeden Teil des Körpers betreffen können. Das Risiko, an einer bestimmten Krebsart zu erkranken, und der typische Verlauf unterscheiden sich stark.
Das Prostatakarzinom

INTERVIEW MIT DR. MED. TOBIAS HEINRICH
«Es gibt mehrere Therapieformen»
Dr. med. Tobias Heinrich, Chefarzt Urologie am Kantonsspital Olten, über das Prostatakarzinom, die Früherkennung, Behandlungsmöglichkeiten sowie die Auswirkungen auf den Alltag der Patienten.
Tobias Heinrich, wie macht sich das Prostatakarzinom bemerkbar?
Initial leider gar nicht, 95 bis 98% aller Prostatakarzinome finden wir heute durch eine gezielte Vorsorge. Patienten sollten ab dem 50, spätestens aber ab dem 55. Lebensjahr, regelmässig zum Check-up gehen. Bei Patienten mit einer positiven Familienvorgeschichte (Vater, Onkel oder Opa mit Prostatakarzinom) sollte die Vorsorge ab dem 45. Lebensjahr starten. Hierbei wird der Patient körperlich und mittels Ultraschall durchgecheckt und man nimmt ihm Blut und Urin ab, beides wird im Labor weiter untersucht. Häufig ist das erste Anzeichen, dass etwas nicht in Ordnung ist, ein erhöhter PSA-Wert. Wenn dieses Prostata-spezifische Antigen (PSA) einen Wert von 4 überschreitet, sollte man zumindest hellhörig werden.
Was passiert danach?
Wenn sich der PSA-Wert bestätigt, wird die Prostata von einer Fachperson manuell getastet. Wobei diese Untersuchung heutzutage gar nicht mehr im Vordergrund steht. Patienten mit PSA-Erhöhung bekommen eine Kernspintomographie der Prostata, in der wir sehr feine Veränderungen erkennen können. Diese helfen uns dann wiederum, eine Probe aus der Prostata zu gewinnen. Der Trend geht dahin, dass man die Prostata nur noch gezielt in den auffälligen Bereichen biopsiert. Unter Ultraschallkontrolle werden Proben entnommen und feingeweblich untersucht. Dieses Vorgehen minimiert Schäden und Risiko für den Patienten und weist ein höheres Detektions-Potenzial auf. Damit lässt sich häufig gezielt eine Diagnose stellen oder auch ausschliessen.
Inwiefern spielt die Gutartigkeit des Tumors und das Alter des Patienten eine Rolle?
Das Prostatakarzinom ist immer bösartig. Ein Prostatakarzinom, welches wir zufällig bei einem Patienten ab dem 80. Lebensjahr finden, kann man als ungefährlich einstufen. Denn in diesem Alter wird die Biologie des Patienten insgesamt langsamer, das heisst, der Krebs wächst nur noch sehr langsam.
Bei jungen Patienten macht ein Prostatakarzinom häufig Probleme und sollte somit behandelt werden. Aber auch hier hilft uns die Biopsie. Mit ihr können wir feststellen, ob es sich um ein Niedrigrisiko-Karzinom (mit niedriger biologischer Aktivität) handelt. In diesem Fall kann man Patienten guten Gewissens raten, nur die Biologie bzw. das Wachstum zu beobachten. Bei mittel- oder hochriskanten Karzinomen muss man behandeln.
Es gibt mehrere Therapieformen mit einem heilenden Ansatz: Patienten mit einem guten Allgemeinzustand wird eine operative Entfernung der Prostata empfohlen. Der Eingriff wird heutzutage bevorzugt mithilfe eines Roboters durchgeführt. Man kann aber auch weiterhin mit einem kleinen Unterbauchschnitt operieren. Alternativ dazu gibt es die Bestrahlung von außen. In ausgesuchten Fällen (diese Behandlungsart ist jedoch nicht für jeden Patienten zugänglich) wird die Prostata auch von innen bestrahlt. Hierzu werden kleine radioaktive Körnchen (Seeds) in die Prostata implantiert (Brachytherapie).
Welches sind Auswirkungen auf das Leben der Patienten? Gibt es Unterschiede in Bezug auf die verschiedenen Behandlungsoptionen?
Wir hätten gerne Unterschiede bei der Bestrahlung und bei der Operation. Leider zeigen aber die Langzeitdaten ganz klar, dass es keine relevanten Unterschiede gibt. Was sich unterscheidet ist jedoch der Zeitpunkt der Nebenwirkungen. Wenn wir operieren, treten die Nebenwirkungen sofort auf. Mögliche Folgen sind Inkontinenz (das Unvermögen, den Urin zu halten) und das Versagen der sexuellen Potenz. Wenn die Strukturen durch die Operation gestört oder im schlimmsten Falle zerstört werden, kommt dies sofort zum Erliegen. Die Funktionen können aber durch ein Rehabilitationsprogramm wieder, teilweise oder ganz, zurückkommen.
Bei der Bestrahlung wird häufig damit geworben, dass diese Nebenwirkungen nicht auftreten. Das ist aber so nicht ganz korrekt: Sie treten meist nur später auf. Nämlich dann, wenn der strahlenbedingte Umbauprozess in den Organen abgeschlossen ist. Denn dann nehmen die Nerven und Gefässe in einem narbigen Umbauprozess Schaden. Auch bei der Bestrahlung bleibt die Kontinenz meist vollständig bestehen. Die Häufigkeit der Impotenz ist ebenso identisch. Sie kommt bei 60 bis 80 % der Bestrahlungs-Patienten zum Erliegen.
Wie lange dauert ein solcher Rehabilitationsprozess?
Wir sagen den Patienten, sie müssen zwischen drei bis sechs Monate rechnen, bis wirklich wieder alles funktioniert. Die Kontinenz kommt heute bei 90%-95% der Patienten zurück, sie ist daher ein untergeordnetes Problem. Für Patienten, die hochgradig Urin verlieren, gibt es weitere unterstützende Maßnahmen. Die meisten sind wiederrum operativ, aber es gibt sie. Es muss also niemand dauerhaft auf Hilfen wie etwa Windeln angewiesen sein.
Die Potenz, also das Sexuelle, ist immer noch ein grösseres Problem. Die Funktion kommt bei 60% bis 80 Prozent der Patienten zum Erliegen, da die Nerven und Gefäße, welche die Erektion des Penis ermöglichen, gestört werden. Jedoch sind einige Patienten aufgrund des fortgeschrittenen Alters schon vor der Operation nicht mehr hundertprozentig potent. Die psychische Belastung der Diagnose führt häufig bereits vor der Operation dazu, dass die Potenz zum Erliegen kommt.
Wie gehen die Patienten in ihrer Erfahrung damit um? Ist das ein Tabuthema?
Nein, ein Tabuthema ist es nicht. Ich kann es nur aus meiner Sprechstunde und aus der Sprechstunde meiner Mitarbeitenden sagen: Wir thematisieren das offen, fragen den Patienten danach und bieten Ihnen Unterstützung an. Wenn es dort zu Problemen kommt, können Sie offen mit uns darüber sprechen. Viele der Patienten arrangieren sich mit dem Problem, zumindest wenn es um die sexuelle Funktion geht. Weil sie sagen: “Ok, ich bin geheilt. Und dann fällt das halt weg, aber das ist für mich in Ordnung”.
Wenn es für die Patienten nicht in Ordnung ist, dann haben wir Möglichkeiten. Wir versuchen zunächst mit Tabletten die Funktion zu verbessern. Desweiteren gibt es Medikamente, welche die Durchblutung direkt in den Schwellkörpern steigern. Diese können die Patienten, nach Anleitung, direkt in den Penis injizieren. Falls diese Option ebenso entfällt, gibt es die Vakuumpumpe. Reissen wirklich alle Stricke, kann eine Penisprothese implantiert werden. Es ist jedoch eher selten, dass sich Patienten bis in die letzten zwei Stufen behandeln lassen. Die meisten arrangieren sich vorher damit. Die Partner*innen sind übrigens in der Regel relativ offen für die Thematik.
Werden die Partner*innen aktiv bei der Aufklärung miteinbezogen?
Wenn der Patient das wünscht, ja. Es gibt jedoch keine Verpflichtung, dass man Lebens- oder Ehepartner*innen miteinbezieht. Ich empfehle den Patienten immer, die Thematik mit ihnen zu besprechen. Wenn der Wunsch besteht, gibt es auch ein Gespräch zu dritt. Ganz wichtig ist: Wir informieren die Patienten, dass ihre Söhne unter Umständen ein erhöhtes Risiko haben, selbst daran zu erkranken. Bestimmte Mutationen des Prostatakarzinoms sind vererbbar. In diesem Fall hat der Sohn ein erhöhtes Risiko und muss vorzeitig zur Vorsorge gehen. Nicht erst ab dem 50. Lebensjahr, sondern schon ab 45. Wird das Karzinom früh erkannt, kann man entsprechend früh handeln. Je weniger Tumorvolumen da ist, desto höher ist die Wahrscheinlichkeit, dass man es heilend behandeln kann.
Wir freuen uns über Ihre Kommentare zum Interview!
Weitere Beiträge
Krebs,Patienten und Angehörige
Wie ist das, Brustkrebs zu haben?
Ursula Stuber ist Brustkrebs-Patientin. Im Interview erzählt sie von Ihrer Erkrankung und der Behandlung.
Yoga bei Krebserkrankungen
Unsere Fotostrecke bietet einen Einblick: Yoga für Krebspatient*innen.
Krebs,Behandlungsmöglichkeiten
Das Prostatakarzinom
Chefarzt Dr. Heinrich erläutert im Interview, wie ein Prostatakarzinom behandelt wird. Er spricht ebenso über Nebenwirkungen und die Möglichkeiten, diesen zu begegnen.
Wie ist das, Brustkrebs zu haben?

PORTRÄT EINER BRUSTKREBS-PATIENTIN
«Die Diagnose löst Angst und Traurigkeit aus»
Ursula Stuber hat Brustkrebs und wird derzeit im Bürgerspital Solothurn behandelt. Im Interview erzählt sie, wie sie die Diagnose und Behandlung erlebt und was ihr Kraft gibt.
Frau Stuber, wie und wann bemerkten Sie Ihre Erkrankung?
Das war im Rahmen einer Vorsorgeuntersuchung. Ohne jegliche Anzeichen einer Erkrankung zu spüren, meldete ich mich Mitte Februar, im Rahmen des Programms „donna“, zu einem Mammografie-Screening an.
Wie sieht Ihre Therapie am Bürgerspital Solothurn aus?
Nach der Diagnose folgte eine Operation, von der ich mich während drei Wochen erholte. Anschliessend begann meine Strahlentherapie. Geplant sind insgesamt 21 Bestrahlungen. Eine Chemotherapie ist für meinen Fall nicht vorgesehen, aber ich werde während voraussichtlich fünf Jahren Tabletten nehmen müssen, als antihormonelle Therapie.
Welches waren die grössten Herausforderungen während der Behandlung – psychisch sowie physisch?
Die unerwartete Krebsdiagnose löste Angst und Traurigkeit aus – bei mir, aber auch in meinem sozialen Umfeld. Die Schmerzen nach der Operation waren zwar gering, aber ich litt nach der Narkose während 24 Stunden an heftiger Übelkeit mit Erbrechen, Schwindel und Kopfschmerzen. Damit hatte ich nicht gerechnet.
Was hilft Ihnen? Was gibt Ihnen Kraft?
Die Unterstützung durch meine Familie war für mich sehr wichtig. Aber auch die vorbildliche Behandlung im Brustzentrum des Bürgerspitals: Die war stets freundlich, sachlich, kompetent, zügig und Anteil nehmend. Ich erhielt einen hilfreichen Ordner mit Informationsmaterial in verständlicher Sprache und wurde immer sofort telefonisch kontaktiert, wenn neue Befunde vorlagen. Nie musste ich in einer Warteschlange auf Auskünfte warten. Die Informationen kamen speditiv und immer direkt zu mir. Zudem erhielt ich die Koordinaten einer „Breast Care Nurse“, an die ich mich jederzeit mit Fragen wenden könnte.
Welche Tipps können Sie anderen betroffenen Frauen geben?
Nie zu vergessen: Brustkrebs ist eine der Krebsarten mit den besten Heilungschancen.
Wir freuen uns über Ihre Kommentare zum Interview!
Donna
Seit September 2020 wird das Vorsorgeprogramm auch im Kanton Solothurn durchgeführt. Donna unterstützt die Solothurner Bevölkerung, Brustkrebs rechtzeitig zu erkennen.
- Weitere Informationen dazu im Link
- Qualifizierte Standorte im Kanton Solothurn
So unterschiedlich wie ihr Entstehungsort
Krebs ist ein Oberbegriff für viele verschiedene Krankheiten, die jeden Teil des Körpers betreffen können. Das Risiko, an einer bestimmten Krebsart zu erkranken, und der typische Verlauf unterscheiden sich stark.
Krebs,Behandlungsmöglichkeiten
Diagnose Darmkrebs
Raphael Zahn hat Darmkrebs und erzählt seine Geschichte. Er möchte dazu beitragen, das Bewusstsein zu stärken, dass Darmkrebs bei jungen Menschen zunimmt.
Krebs,Patienten und Angehörige
Spitalclown KaroLina
Unterwegs mit unserem Spital-Clown KaroLina, die ein Lächeln auf jedes Gesicht zaubert.
Spitalclown KaroLina

PORTRAIT: SPITALCLOWN
Ein Aufsteller für Patient*innen
Unser Spitalclown KaroLina hat es sich zum Ziel gesetzt, etwas Leichtigkeit in den Alltag unserer Patient*innen zu bringen.
Erleben Sie die Freude, die KaroLina verbreitet:
Wir freuen uns über Ihre Kommentare zum Video!
Weitere Beiträge
Krebs,Patienten und Angehörige
Angehörige und Krebs: Wie geht es mir eigentlich?
Regula Gasser ist Psychoonkologin am Kantonsspital Olten. Im Interview gibt sie Auskunft über die psychischen Auswirkungen von Krebserkrankungen – insbesondere auch auf Angehörige.
Krebsarten in der Übersicht
Welche Krebsarten gibt es? Wie häufig kommen sie vor? Welches Rolle spielen genetische Veranlagungen?
Krebs,Behandlungsmöglichkeiten
Unterstützt und stärkt: Die Bewegungstherapie
Die Bewegungstherapie bringt für Krebserkrankte diverse Vorteile mit. Denn sie stärkt körperlich sowie auch mental.